Дерматозы осложненные вторичной инфекцией
Содержание страницы
Дерматит инфекционный: описание, причины, симптомы и особенности лечения
Патогенные микроорганизмы, попадая в кожные ткани человека, нередко приводят к развитию различных заболеваний, включая дерматит. Инфекционный воспалительный процесс сопровождается появлением сыпи, эрозии, язвочек и, конечно же, физическим и эстетическим дискомфортом. При отсутствии лечения недуг может привести к ряду осложнений. Именно поэтому важно знать о том, что представляет собой дерматит инфекционный, каковы причины его возникновения и существуют ли эффективные методы лечения.
Инфекционный дерматит: причины
Данная форма заболеваний сопровождается поражениями кожи, что развиваются на фоне проникновения в ткани патогенных микроорганизмов. Стоит сразу же сказать, что в большинстве случаев инфекционный дерматит развивается на фоне таких «детских» вирусных заболеваний, как корь, краснуха, ветрянка и т. д.
Тем не менее возбудителем могут быть и бактериальные микроорганизмы, в частности стафилококки и стрептококки. Гораздо реже инфекционный дерматит развивается на фоне активности кандидозных грибков. К слову, иногда заболевание является результатом венерических инфекций.
Существуют ли факторы риска?
В тот или иной момент каждый человек непосредственно сталкивается с инфекций. Тем не менее далеко не у всех активность патогенных микроорганизмов вызывает дерматиты. Есть некоторые факторы риска, наличие которых повышает вероятность развития подобных заболеваний.
В частности, инфекция чаще вызывает осложнения, если у пациента снижена активность иммунной системы. К ослаблению защитных сил приводят различные инфекционные и хронически воспалительные заболевания. К факторам риска можно отнести неправильное питание, отсутствие физической активности, авитаминозы и анемии. Более склонны к дерматитам дети, ведь вышеописанные заболевания чаще всего встречаются именно в детском возрасте, кроме венерических, разумеется.
Какими симптомами сопровождается дерматит инфекционный?
Сразу же стоит сказать, что симптоматика инфекционного дерматита зависит от разновидности первичного заболевания. Тем не менее некоторые общие признаки все же можно выделить:
- кожная сыпь (ее особенности, место расположения, цвет, размеры и прочие характеристики зависят от возбудителя);
- практически при любой форме заболевания пациенты жалуются на зуд разной интенсивности (довольно часто инфекционный дерматит у детей сопровождается сильным жжением и зудом, что влечет за собой расчесывание кожи, вероятность вторичного инфицирования и образования шрамов);
- также можно отметить покраснение (гиперемию) кожи, что связано с повышенным наполнением подкожных сосудов кровью);
- к симптомам относят и шелушение кожных покровов.
При наличии подобных симптомов стоит обратиться за помощью — самолечение в данном случае может быть крайне опасным.
Особенности клинической картины в зависимости от первичной болезни
Безусловно, симптомы заболевания напрямую зависят от вида возбудителя:
- Например, дерматит при столь распространенном заболевании, как корь, имеет вид папулезно-пятнистых высыпаний по всему телу. Сопровождается болезнь повышением температуры, кашлем, плохим самочувствием.
- Еще один известный недуг — скарлатина. Высыпания при этой болезни имеют вид небольших красных пятнышек, которые могут сливаться краями. Сначала сыпь локализуется на коже плеч и рук, но спустя 3-4 дня можно видеть инфекционный дерматит на ногах, животе, спине и прочих участках тела.
- Говоря о вирусных дерматитах, нельзя не упомянуть о ветряной оспе. Кожные поражения при данном заболевании имеют вид пузырчатой сыпи с прозрачной, водянистой жидкостью внутри. Появление высыпаний сопровождается зудом. С другой стороны, расчесывание кожи чревато инфекционными поражениями и образованием рубцов.
На самом деле сыпь при инфекционном дерматите может выглядеть по-разному. Именно поэтому не стоит заниматься самолечением — при появлении первых же тревожных симптомов обращайтесь к врачу.
Методы диагностики болезни
Диагностика инфекционного дерматита, к сожалению, довольно часто сопряжена с некоторыми трудностями, так как не всегда вовремя удается обнаружить наличие проблемы. Как уже упоминалось, поражение кожи — вторичное заболевание и само по себе возникает редко.
Анамнеза и внешнего осмотра, как правило, достаточно для того, чтобы заподозрить наличие дерматита и заподозрить его причины. Естественно, далее проводятся лабораторные тесты. Для анализов берут образцы крови (повышенное количество лейкоцитов свидетельствует о наличии воспалительного процесса в организме), а также соскоб с кожи, жидкость, содержащуюся в папулах, и т. д. Важно не только определить наличие заболевания и поставить диагноз, но также выяснить природу возбудителя и его реакцию на те или иные лекарственные препараты. Чем больше сведений было собрано во время диагностики, тем легче и быстрее пройдет терапия.
Схема лечения
Терапия нередко сопряжена с некоторыми сложностями, так как далеко не во всех случаях можно определить причину появления высыпаний. Если удается выяснить природу возбудителя, то, в соответствии с результатами анализов, пациентам назначают противовирусные или противогрибковые средства, антибиотики. Иногда дополнительно применяют иммуномодуляторы, которые укрепляют иммунную систему.
Естественно, необходимо и местное лечение. Иногда врачи рекомендуют обрабатывать пораженные участки кожи антисептическими средствами (например, раствором метиленовой синьки). В более тяжелых случаях пациентам назначают мази на основе глюкокортикостероидов, которые помогают быстро устранить воспалительный процесс.
Инфекция и атопический дерматит
Наверное, многие слышали о таком заболевании, как атопический дерматит. Это распространенная проблема, которая в большинстве случаев проявляется у детей еще в первые месяцы жизни. По сути, это аллергическая реакция, причем в роли триггеров могут выступать разные вещества, начиная от продуктов питания и заканчивая бытовой химией и прочими элементами повседневной жизни.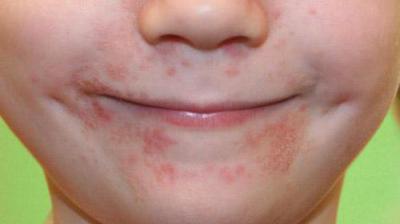
У некоторых детей диагностируется так называемый инфекционный атопический дерматит. Эта форма недуга развивается в том случае, если в пораженные участки кожи ребенка проникают патогенные микроорганизмы — происходит вторичное инфицирование. Инфекционно-аллергический дерматит лечится примерно по той же схеме, что и атопический. Иногда необходимо дополнительно использовать антибиотики и антисептические мази.
Возможно ли применение средств народной медицины?
Как еще можно бороться с неприятным и опасным заболеванием под названием «инфекционный дерматит»? Лечение может быть дополнено и средствами народной медицины. Например, при некоторых формах кожных поражений полезными являются ванночки или примочки из отвара ромашки или череды, так как эти растения обладают мощными противовоспалительными свойствами.
Для антисептической обработки пораженных участков кожи можно приготовить мазь из зверобоя. Сначала нужно залить столовую ложку сухой травы 100 мл кипятка, дать смеси настоятся, после чего процедить и смешать с 50 граммами сливочного масла. Приготовленной мазью нужно несколько раз в день смазывать пораженные участки кожи — это помогает снять шелушение и воспаление, а также очистить ткани от патогенных микроорганизмов.
Некоторые целители рекомендуют использовать компрессы из тертого сырого картофеля. Но стоит понимать, что применять домашние лекарства можно только с разрешения врача.
Осложнения инфекционного дерматита
Для начала стоит сказать, что в большинстве случаев заболевание хорошо поддается лечению. Осложнения имеют место только при неправильной терапии или в случае ее отсутствия. К факторам риска можно отнести и сильно ослабленную иммунную систему.
К наиболее распространенным осложнениям относят появление на коже шрамов и рубцов. Связано это с постоянным расчесыванием кожных тканей. В редких случаях у пациентов по истечении некоторого времени развивается хронический дерматит. Инфекционный процесс сменяется вяло текущим воспалением.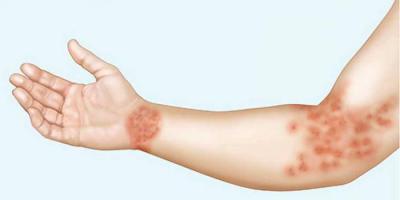
В некоторых случаях инфекция может распространяться и на глубокие слои кожи, что приводит к более сложным поражениям.
Существуют ли методы профилактики?
Многие люди интересуются вопросом о том, можно ли как-то предотвратить развитие такого заболевания, как дерматит. Инфекционный недуг ведь доставляет пациенту массу неудобств. К сожалению, не существует средства, способного навсегда обезопасить организм от инфекции. Тем не менее, если избегать контакта с патогенными организмами, придерживаться правил личной гигиены и вовремя обращаться к врачу, можно снизить вероятность развития недуга или его осложнений. К профилактическим мерам относят также правильное питание, закаливание, физическую активность – словом, все, что может укрепить иммунную систему.
Использованные источники: fb.ru
ЧИТАЙТЕ ТАК ЖЕ:
Исследования розового лишая
Розовый лишай под мышкой лечение
Дерматозы, осложненные вторичной инфекцией(Инфекционный дерматит)
Другие атопические дерматиты .
Дополнительный поиск Дерматозы, осложненные вторичной инфекцией(Инфекционный дерматит) 
На нашем сайте Вы найдете значение «Дерматозы, осложненные вторичной инфекцией(Инфекционный дерматит)» в словаре Болезни и состояния, подробное описание, примеры использования, словосочетания с выражением Дерматозы, осложненные вторичной инфекцией(Инфекционный дерматит), различные варианты толкований, скрытый смысл.
Первая буква «Д». Общая длина 123 символа
Угадайте следующее слово, по смыслу схожее с нижеприведенными
Использованные источники: my-dict.ru
СТАТЬИ ПО ТЕМЕ:
Исследования розового лишая
Пузырный дерматоз на руках
Проблема инфицированных дерматозов
Дерматиты (от греч. derma — кожа+ -itis —воспаление) — воспалительные поражения кожи, развивающиеся на месте непосредственного воздействия физических и химических факторов окружающей среды. Дерматиты могут проявляться самостоятельно и в симптомокомплексе с другими заболеваниями.
Факторов, влияющих на появление дерматитов, множество. Они возникают под действием внешних и внутренних раздражителей.
К внешним (экзогенным) раздражителям относят:
- механические (ушибы, трение, давление);
- высокие и низкие температуры (ожоги, обморожения);
- солнечное и радиоактивное излучения;
- химическое воздействие кислот и щелочей, красителей и др.;
- бактерии, грибы, паразиты;
- насекомые (вши, клещи, блохи и др.);
- растения (крапива и др.).
Для каждой формы дерматита характерна своя клиническая картина. Так, в мире ежегодно растет заболеваемость атопическим дерматитом. По разным данным, атопия регистрируется у 3—15% населения (ее распространенность среди детей составляет 5—20%, среди взрослых 2—10%), причем самые высокие показатели заболеваемости отмечаются среди городского населения.
Аллергические дерматиты возникают лишь после долгого предварительного контакта с аллергеном. Положение осложняется тем, что к большинству кожных заболеваний присоединяются инфекции различной этиологии: бактериальной, грибковой, вирусной или смешанной. Возникшее на фоне имеющегося дерматита инфицирование относят к разряду вторичной инфекции, а само заболевание кожи называют инфицированным.
Так, возникающие нарушения барьерных функций кожи при атопическом дерматите и изменение микрофлоры кожного покрова обычно приводят к присоединению бактериальной или грибковой инфекции. Часто возбудителями являются грибы рода Candida. Это существенно осложняет течение болезни. Известно, что от грибковых поражений кожи в мире страдают от 5 до 28 млн человек (5—20% населения планеты), а по некоторым данным и в 2—3 раза больше.
Микозы — это инфекционные заболевания, вызванные некоторыми видами грибов, которые приспособились жить на коже, волосах, ногтях человека. За последние 10 лет заболеваемость микозами выросла более чем в два раза. Установлено, что присоединение грибковой инфекции при атопическом дерматите приводит к более продолжительному течению обострений, сокращению сроков ремиссии, отсутствию улучшения или даже ухудшению, особенно в теплое время года. Всю вышеизложенную патологию кожи по патогенезу можно объединить в инфицированные дерматозы.
Лечение инфицированных дерматозов является актуальной и сложной проблемой. Для большинства из них оно невозможно без применения местной терапии, которая проводится с учетом кожных изменений, их распространенности и локализации. В настоящее время на российском фармрынке имеется широкий выбор антибактериальных и противогрибковых наружных средств. Поскольку многие кожные заболевания сопровождаются развитием воспалительной реакции и проявляются эритемой, отеком, мокнутием, зудом, наиболее распространенными среди препаратов для наружного применения являются глюкокортикостероиды (ГКС). Широкое применение этой группы препаратов продиктовано их противовоспалительным, антиаллергическим, иммуносупрессивным и противозудным действием.
Наиболее удобной формой наружной терапии инфицированных дерматозов специалисты считают сочетание препаратов разнонаправленного действия. Имеются в виду комбинированные лекарственные средства, имеющие в своем составе ГКС и/или антибиотики, антисептики, антимикотики, которые оказывают одновременно противовоспалительное, антибактериальное и/или противогрибковое действие. Так, при атопическом дерматите, осложненном вторичной инфекцией, часто возникает необходимость применения комбинированных препаратов тройного действия.
В этом случае предпочтение отдается назначению комбинированных препаратов, не содержащих антибиотик. Это позволяет избежать развития бактериальной резистентности, а также значительно снижает риск возникновения аллергических реакций. В частности, высокую эффективность показало сочетание топического глюкокортикостероида — дифлукортолона и современного антимикотика из группы азолов — изоконазола. Дифлукортолон оказывает выраженное противовоспалительное действие, а изоконазол проявляет активность против дерматофитов, дрожжеподобных и плесневых грибов, а также ряда грамположительных бактерий (стафилококки, микрококки, стрептококки). Блокируя синтез парааминобензойной кислоты, он останавливает синтез белков в бактериальной клетке, а нарушая синтез эргостерола, разрушает структуру клеточной мембраны гриба.
Мнение специалиста

Жаудат Умеров, докт. мед. наук, проф., ведущий сотрудник кафедры дерматологии РМАПО
Кожа — самый большой из человеческих органов, поэтому и проблемы с ней возникают нередко. Наиболее распространенными являются дерматозы. К дерматозам можно отнести следующие кожные заболевания:
- себорейный дерматит;
- перхоть;
- угри;
- акне;
- прыщи;
- атопический дерматит;
- герпетиформный дерматит;
- экзема;
- пруриго (почесуха).
Наиболее частой и типичной жалобой пациентов при дерматозах любой этиологии становятся покраснение мест поражения, шелушение кожи и зуд различной интенсивности. При некоторых видах дерматозов именно зуд представляет собой основную проблему. Он становится причиной бессонницы и повышенной нервной возбудимости. Кроме того, расчесывание пораженных мест чревато присоединением различных инфекций. Расчесы становятся настоящими входными воротами для внедрения патогенных микроорганизмов, а возникшее инфицирование приводит к развитию вторичной кожной инфекции. Наиболее часто это происходит у лиц, страдающих так называемыми зудящими дерматозами: атопический дерматит, экзема, почесуха, токсидермии, простые и аллергические дерматиты и др.
Нередкими осложнениями дерматитов (например, атопического) становятся грибковые поражения, вызываемые дрожжеподобными грибками (чаще всего Candida или Malassezia). У взрослых обычно поражаются кожа (особенно кожные складки), ногти, волосистая часть головы, стопы, кисти. У детей — слизистая полости рта, вызывая так называемую молочницу, которая проявляется творожистым налетом, болезненностью и покраснением. Иногда бактериальное (чаще всего стрептококки и стафилококки) и грибковое поражение сочетаются вместе.
Наиболее восприимчивы к грибковой инфекции люди:
- с ослабленным иммунитетом;
- носящие воздухонепроницаемую одежду (синтетическое нижнее белье и носки, брюки, резиновую обувь);
- слишком часто принимающие душ или ванну;
- путешествующие в страны с жарким, влажным климатом;
- с заболеваниями сосудов и диабетики;
- злоупотребляющие приемом лекарств, как правило, антибиотиков;
- находящиеся в постоянном контакте с домашними животными.
Грибки относятся к сильнейшим антигенным раздражителям. Значительно повышая общий аллергический фон организма, грибковая инфекция зачастую служит непосредственной причиной развития аллергического дерматита и микотической экземы. Как правило, аллергодерматозы, развивающиеся на фоне микотического поражения, характеризуются яркими клиническими проявлениями и выраженной устойчивостью к проводимой терапии.
Грибки имеют «привычку» селиться там, где тепло и влажно:
- между пальцами ног;
- в паховой области и наружных половых органах;
- в подмышечных областях;
- в складках кожи.
Лечение инфицированных дерматозов продолжает оставаться крайне важной и в то же время сложной задачей. Проведение полноценной терапии большинства инфицированных дерматозов невозможно без применения правильно подобранных наружных препаратов, которые непосредственно влияют на причины дерматоза.
Подход к ведению больных с инфицированными дерматозами направлен на достижение следующих основных задач:
- борьба с зудом;
- проведение патогенетической терапии, направленной на снижение активности аллергического кожного воспаления;
- устранение сухости кожи;
- препятствие развитию патогенной флоры;
- предупреждение и минимизация частоты обострений.
Важное требование к терапии дерматозов (например, атопического дер-матита) — устранение вторичного инфицирования кожи. Проведение наружной терапии должно учитывать форму заболевания, остроту процесса, присоединение осложнений, сочетание с другими дерматозами, наличие или отсутствие сухости кожи.
Наиболее предпочтительным и эффективным в лечении инфицированных дерматозов считается назначение комбинированных препаратов с противовоспалительной, противогрибковой и антибактериальной активностью. В частности, хорошо зарекомендовал себя двухкомпонентный местный препарат, содержащий глюкокортикостероид дифлукортолон и мощное противогрибковое средство изоконазол, обладающее выраженной антибактериальной активностью. После нанесения на кожу он легко и быстро проникает в роговой и нижележащие слои дермы, где длительно сохраняется и не метаболизируется.
Наружное лечение больных дерматозами, осложненными вторичной инфекцией, должно проводиться до полного исчезновения даже самых минимальных симптомов болезни, т.к. любой очаг кожного воспаления может стать основой рецидива. Как правило, длительность курса составляет две недели.
Использованные источники: pharmvestnik.ru
ЧИТАЙТЕ ТАК ЖЕ:
Розовый лишай под мышкой лечение
Пузырный дерматоз на руках
Дерматозы осложненные вторичной инфекцией
Микробные инфекции кожи
Дерматит с сопутствующими бактериальными инфекциями
Дерматиты при наличии бактериальной инфекции или подозрении на нее
Инфицированная экзема наружного слухового прохода
Вторично инфицированные дерматозы
Вторично инфицированный дерматоз
Дерматит вторично инфицированный
Дерматозы, осложненные вторичной инфекцией
Дерматозы, осложненные первичной и вторичной инфекцией
Дерматозы, осложненные первичной и/или вторичной инфекцией
Использованные источники: pharmacevtika.ru
ПОХОЖИЕ СТАТЬИ:
Исследования розового лишая
Розовый лишай под мышкой лечение
Терапия вторичных инфекций кожи при хронических дерматозах
- КЛЮЧЕВЫЕ СЛОВА: Кандидерм, беклометазон, дерматит, дерматоз
По данным ряда авторов, АД осложняется вторичной инфекцией в 20% случаев. Также часто присоединением бактериальной и микотической инфекций осложняется течение хронической экземы и аллергического дерматита. Кроме того, микозы гладкой кожи, особенно крупных складок, могут сопровождаться выраженными островос-палительными явлениями. Некоторые соматические нозологии, при которых имеются нарушения трофики кожи, снижение иммунитета также могут стать причиной возникновения бактериальных или микотических поражений кожи с более тяжелым течением, чем у соматически неотягощенных пациентов. Особенно это актуально в детской практике (3, 5, 6).
Появление комбинированных ГКС сняло ряд проблем в лечении таких больных. При бактериальных поражениях кожи на фоне атопического дерматита или экземы применяются ГКС-содержащие антибиотики, но это довольно часто провоцирует бурный рост сапрофитной кандидозной флоры, что, естественно, осложняет течение заболевания. Практически такая же картина складывается при лечении микозов на фоне аллергических заболеваний ГКС-содержащими антимикотиками, но в этом случае процесс осложняется бактериальной флорой.
Наиболее эффективны в качестве местной терапии комбинированные препараты, в состав которых кроме стероида входят антибактериальные и антимикотические средства, что позволяет воздействовать одновременно на все звенья патологического процесса. Одним из таких препаратов является Кандидерм, в состав которого входит комбинация из 0,01% клотримазола, 0,025% беклометазона дипропионата и 0,1% гентамицина на кремовой основе.
Беклометазон дипропионат является синтетическим фторированным кортикостероидом с выраженной противовоспалительной, противозудной и сосудосуживающей активностью, показан для снятия явлений местного воспаления.
Гентамицина сульфат является антибиотиком широкого спектра действия, что обеспечивает его высокую эффективность при местном применении для лечения первичных и вторичных инфекций кожи. Клинические испытания препарата Кандидерм продемонстрировали преимущества данной комбинации активных ингредиентов. В результатах клинических испытаний была отмечена более высокая эффективность при комбинации препаратов, чем при использовании каждого из них в отдельности. При изучении фармакокинетики не было выявлено отклонений эффектов комбинации препаратов от эффектов каждого из ингредиентов препарата.
При осложнении атопического дерматита и экземы вторичной инфекцией, а также микоза гладкой кожи, осложненного экзематизацией, мы применяли на фоне стандартной системной терапии крем Кандидерм местно от 7 до 21 дня.
Мы наблюдали 47 пациентов с хроническими дерматозами в возрасте от 25 до 70 лет, из них у 6 пациентов диагностирован атопический дерматит (АД), у 22 – микробная экзема, у 14 пациентов – истинная экзема, у 5 – микоз гладкой кожи (рисунок 1).
Уменьшение зуда, который очень часто возникает на фоне данной патологии, нами отмечалось в первые 3-4 дня. Разрешение острого процесса – уменьшение гиперемии, отека и мокнутия – наблюдалось в сроки от 7 до 21 дня в зависимости от распространенности процесса (рисунок 2).
В старшей возрастной группе (пациенты пожилого возраста) на первое место выходит патология сосудов нижних конечностей и другие соматические поражения (сахарный диабет, ИБС и т.д.), которые являются одним из факторов, способствующих развитию и распространению микотической инфекции. Нарушение венозного кровотока очень часто сопровождается трофическими язвами, рожистым воспалением и варикозной экземой. Основной причиной рецидивов вышеперечисленных заболеваний является микоз. Дифференцировать варикозную, микробную или микотическую экземы бывает достаточно сложно.
Все пациенты получали антигистаминные препараты, препараты, улучшающие кровообращение и трофические процессы, наружно на очаги поражения назначался крем Кандидерм. Препарат назначался на очаги поражения 2 раза в день. Через 5-7 дней данной терапии исчезал зуд, уменьшались мокнутие и отечность. Полное разрешение высыпаний наблюдалось через 14-21 день. Клиническое излечение было достигнуто у всех пациентов.
В качестве примера приводим историю болезни больного К., 45 лет. Пациент обратился в КВД № 16 с жалобами на высыпания в области паховых складок. Субъективно беспокоит интенсивный зуд. Пациент самостоятельно применял эритромициновую мазь, на фоне терапии появилось интенсивное мокнутие и отек. При осмотре: в области паховых складок с переходом на внутреннюю часть кожи бедра на фоне яркой гиперемии и отека множественные везикулезные и пустулезные элементы, мокнутие (рисунок 3). Пациенту было рекомендовано применение антигистаминных препаратов, местно крем Кандидерм. Через 7 дней отмечается отсутствие свежих высыпаний, уменьшение оте-ка и гиперемии (рисунок 4) при повторном осмотре через 14 дней процесс полностью разрешился (рисунок 5).
Использованные источники: umedp.ru