Геморрагический васкулит лечение причины
Содержание страницы
Геморрагический васкулит: проявления, причины и тактика лечения
В медицине заболевание под названием геморрагический васкулит имеет и синонимы — аллергическая или ревматическая пурпура, Шёнлейна-Ге́ноха болезнь, ангиит. Характеризуется патология резким воспалением мелких и средних сосудов. В результате острого состояния в микрокапиллярах образуются тромбы.
Впоследствии это выливается в воспалительные процессы на коже или во внутренних органах. Чаще страдают кишечник и почки. Код болезни по МКБ-10 — D69.0. Как проявляет себя патология и как можно вылечиться от нее, разбираем ниже.
Причины геморрагического васкулита
Ученые считают, что толчком к развитию аутоимунного состояния приводит резкая аллергическая реакция в организме пациента. Та, в свою очередь, возникает по одной из таких причин:
- Вакцинация;
- Перенесенные недавно стафилококковые инфекции, гепатиты А и В, корь, тиф;
- Резкий и длительный перегрев/переохлаждение;
- Длительный прием препаратов группы ампициллиновые, пенициллиновые и подобные;
- Укусы редких насекомых;
- Аллергия на пищевые компоненты;
- Резкий нервный стресс.
Важно: геморрагический васкулит (иногда его ошибочно называют геморроидальным васкулитом) негативно влияет на течение беременности и таких хронических патологий как онкология, цирроз печени, нефропатия диабетическая.
Классификация ангиита
Медики классифицируют заболевание по нескольким основным критериям. Так, по течению патологии различают следующие виды болезни:
- Хроническая, периодически рецидивирующая.
- Молниеносная (обычно развивается у деток от рождения до 5 лет);
- Острая. Длится до 1 месяца;
- Подострая. Длится до 3 месяцев.
- Затяжная. Эта форма заболевания длится до полугода, а затем идет на спад.
Выделяют виды ангиита и по его форме в зависимости от проявления клинической картины:
- Кожная. У больного отмечаются высыпания по типу бледной аллергической крапивницы.
- Суставная. Отмечается болезненность и отечность в суставах. Чаще первые две разновидности объединяются в кожно-суставную форму. Причем сыпь может быть как простой, так и переходящей позднее в состояние некроза на коже. Высыпания не заразны.
- Почечная. У пациента отмечается воспаление клубочков почек и как следствие гломерулонефрит.
- Абдоминальная. Воспаление локализуется в кишечнике или других органах ЖКТ.
- Смешанная. Здесь могут объединяться два и более типов/форм заболеваний, что ухудшает общее состояние пациента и затрудняет лечение. Но все же избавиться от патологического процесса можно.
Так же существует классификационное деление васкулита геморрагического в зависимости от степени его активности. Выделяют такие:
- Первая степень. Характерны несущественные проявления патологии.
- Вторая степень. У пациента (взрослого или ребёнка) проявляется состояние средней тяжести. Температура умеренно повышенная. Сыпь — умеренно интенсивная.
- Третья степень. У больного определяют тяжелое состояние, с явно и критически выраженными симптомами.
Признаки проявления ангиита
Медики уверяют, что геморрагический васкулит — в большинстве случаев состояние доброкачественное. Заразиться им невозможно (он не передается). Инвалидность пациенту не грозит, если не выявлено внутренних кровотечений в результате повреждения сосудов. Как правило, серьезных осложнений не случается, и заболевание проходит на фоне грамотного лечения уже через 2-3 недели. Ведь именно геморрагический васкулит считается самым безобидным, поскольку видно его сразу.
Симптоматика патологии проявляется по-разному, в зависимости от формы ангиита:
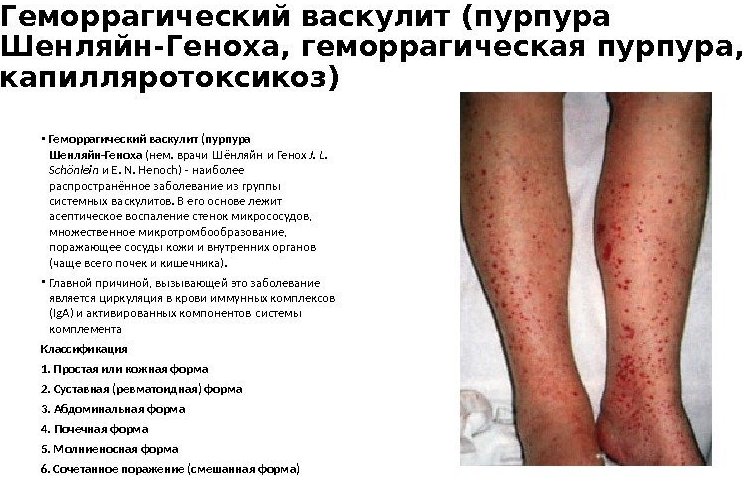
- Кожная (простая). У пациента формируется сыпь по телу. Как правило, в районе бедер и голеней. На начальных стадиях сыпь не очень видна глазу, но уплотнения явно ощущаются при пальпации. А в результате надавливания в этом месте образуются микроскопические кровоподтеки. Уже через несколько дней при благоприятном течении сыпь уменьшается в размерах, оставляя после себя лишь пигментацию коричневатого оттенка.
- Суставный синдром. Чаще отмечается у взрослых пациентов и при этом соседствует с кожной формой патологии. Чаще локализуется болезнь в нижних суставах ног. Реже — в локтевых суставах или лучезапястных. При суставном синдроме у больного отмечается боль в суставах и припухлость в этих местах. Возможна слабость мышц в болезных зонах плюс высыпания.
- Почечная. Встречается в 15-50% случаев. Как правило, является следствием других форм ангиита. Но в редких случаях является и первичным. Здесь страдают почки (почечные клубочки), что проявляется примесью крови в моче. Моча напоминает на вид мясные помои.
- Абдоминальная. Тут страдают сосуды кишечника. Поэтому пациент ощущает схваткообразные боли в животе. Иногда отчетливо видна кровь в стуле. Характерны для абдоминальной формы рвота, тошнота, желудочное умеренное кровотечение. В запущенных случаях не исключена перфорация стенок кишечника и даже перитонит.
- Молниеносная. Эта форма самая опасная и чаще встречается у младенцев в первые два года жизни. Толчок к развитию ангиита — в основном перенесенная инфекция. У малыша проявляется некротический торомбоваскулит с обширными последующими кровоизлияниями. Высыпания имеют характер сливной. При этом кожа приобретает синюшный оттенок. При молниеносном течении болезни у ребенка может случиться шок или кома.
- Смешанная форма. Сочетает в себе два и более видов заболевания.
Важно: в очень редких случаях у пациента выявляют легочную, сердечную и невротическую форму болезни, а также поражение мошонки.
Особенности течения и симптоматики ангиита у пациентов разного возраста
При наличии характерных признаков болезни у малышей и взрослых она протекает несколько по-разному. Так, у маленького пациента чаще проявляются такие симптомы заболевания:
- Острое начало васкулита с обязательной лихорадкой;
- Склонность к рецидивам;
- Вовлечение почек в воспалительный процесс еще на начальной стадии болезни;
- Отечность ограниченная;
- Чаще формируется абдоминальный синдром.
Для взрослых пациентов более характерно такое течение васкулита:
- Стертые признаки заболевания и мягкое его начало;
- Вовлечение почек в процесс приводит к хронической недостаточности мочвыделительных органов;
- При абдоминальном синдроме у взрослого отсутствуют тошнота и рвота.
Диагностика
Диагностические мероприятия при выявлении геморрагического васкулита — это лабораторные исследования крови (общие/на свертываемость/ИФА) и мочи. У больного выявляют повышенную концентрацию СОЭ и белка. При иммуноферментном анализе крови явно просматривается высокая концентрация IgA антител.
В остальном точно диагностировать «геморрагический васкулит» можно при наличии таких четырех признаков:
- Возраст пациента до 20 лет.
- Явная пурпура, легко прощупываемая на коже. Причем кожные признаки никак не связаны с тромбоцитопенией.
Для справки: тромбоцитопения – это патологическая недостаточность тромбоцитов в организме. В результате патологии происходят множественные внутренние кровоизлияния и сильная кровоточивость.
- Болезненность в области живота. Особенно усиливающаяся после приема любой пищи. Наличие кровотечения, просматриваемого в кале.
- Гранулоциты, обнаруженные при биопсии.
Важно: если у больного проявляются два и более признаков, врач с вероятностью 88% ставит диагноз «геморрагический васкулит».
Дифференциальная диагностика
В связи с тем, что признаки ангиита очень схожи с иными заболеваниями, следует дифференцировать патологию с другими состояниями. Поэтому при обследовании пациента прибегают к консультациям таких специалистов:
- Кардиолог (важно исключить эндокардит);
- Дерматолог (нужно исключить такие патологии как крапивница, иные аллергические высыпания, экзантема);
- Гастроэнтеролог (проверка на болезнь Крона);
- Ревматолог (возможны артралгия, узелковый периартериит, системная красная волчанка);
- Инфекционист и невропатолог (менингококцемия).
Лечение геморрагического ангиита
Лечебная тактика подбирается для каждого пациента индивидуально в зависимости от таких критериев:
- Фаза заболевания (дебют, срединная, рецидив, осложненная, ремиссия);
- Форма патологии;
- Степень тяжести ангиита;
- Характер течения заболевания;
- Возраст пациента и наличие у него иных хронических состояний.
Исходя из этого, подбирают виды и дозы препаратов.
В целом тактика лечения — это в первую очередь постельный режим и диетическое питание. Из рациона убирают все продукты с красителями, красные ягоды, овощи и фрукты, кофе, шоколад, алкоголь, копчености и маринады. Важно включать в меню как можно больше гипоаллергенных продуктов. Диета поддерживается в период всего лечения и на протяжении полугода после выздоровления. Особенно детям.
В качестве лекарственных средств используют такие препараты:
- Дезагреганты. Препятствуют торомбообразованию. Чаще это гепарин, никотиновая кислота.
- Антигистаминные средства сначала внутривенно, а после облегчения состояния — перорально.
- Антибиотики в случае примешивания вторичной инфекции.
- Глюкокортикоиды. Назначаются в очень тяжелых случаях вместе с процедурами аппаратной очистки крови.
- Цитостатики. Их врач назначает в исключительных случаях.
Важно: никакие народные способы лечения не помогут предотвратить или тем более утихомирить васкулит. Наоборот, возможна еще более сильная аллергическая реакция. Поэтому не стоит заниматься народной терапией. При первых же подозрительных признаках сразу обратитесь к семейному врачу. Использование трав и других народных средств допустимо лишь на стадии затяжной ремиссии и то только с разрешения лечащего доктора.
Дети после выздоровления должны находиться на диспансерном учете еще 5 лет. Взрослые — 2 года. В первые шесть месяцев от выздоровления пациент обязан посещать врача раз в месяц. Затем — раз в квартал и потом — раз в полгода. Каждый визит сопровождается анализами крови, мочи и кала.
Прогноз и возможные осложнения
В большинстве случаев болезное состояние отступает под натиском правильной терапии и не дает серьезных последствий для организма. Большая половина пациентов полностью выздоравливает. В некоторых случаях сохраняется рецидивирующий васкулит. Причем частота рецидивов варьируется от одного раза в месяц до одного случая в несколько лет.
Работа почек чаще сохраняется полностью. Мочевыделительные органы сдают свои позиции лишь при стремительном течении заболевания или сложных смешанных его формах. Также после перенесенных смешанных формах васкулита возможен инсульт, миокардит.
Профилактика васкулита
Чтобы избежать повторения заболевания или не допустить дебюта патологии, следует придерживаться таких рекомендаций:
- Своевременная санация очагов любой хронической инфекции;
- Прием препаратов только по назначению и под контролем врача;
- Грамотное и своевременное лечение любых заболеваний, связанных с инфекциями;
- Контроль над хроническими состояниями;
- Избегание вакцинации при наличии противопоказаний;
- Постоянная гипоаллергенная диета;
- Избегание резких перегревов и переохлаждений.
Помните, организм всегда легче и проще защитить от напасти, чем потом длительно лечиться в условиях стационара. Поэтому относитесь к своему здоровью бережно и доверяйте своему семейному врачу.
Использованные источники: ritmserdca.ru
СТАТЬИ ПО ТЕМЕ:
Пузырный дерматоз на руках
Болезнь реклингхаузена мрт
Геморрагический васкулит у взрослых: лечение, симптомы, причины, фото
Геморрагический васкулит – это недуг, входящий в группу первичных системных заболеваний, которые поражают в основном молодых людей. Проявляется болезнь в виде артралгии, микротромбозом, пальпируемой пурпурой и сбоями в работе желудка и кишечника. Протекает заболевание с частыми рецидивами, в некоторых случаях может развиться почечная недостаточность. Патология изучается учеными уже достаточно давно, но до сих пор нет точных данных по поводу этиологии, патогенеза и методах терапии. Кроме этого, точная классификация также отсутствует, поэтому тема трудна для освещения. Давайте разберемся в том, как выглядит на фото геморрагический васкулит у взрослых, лечение какое лучше проводить – традиционными методами или народными?
Что провоцирует развитие болезни?
Васкулит проявляется на фоне воспалительных процессов стенок сосудов. По прошествии короткого промежутка времени повышается проницаемость мелких кровеносных сосудов, в этих просветах происходит отложение фибрина и тромботических масс. В результате проявляются микротромбы и геморрагический синдром. Одно из названий подобной патологии – это капилляротоксикоз.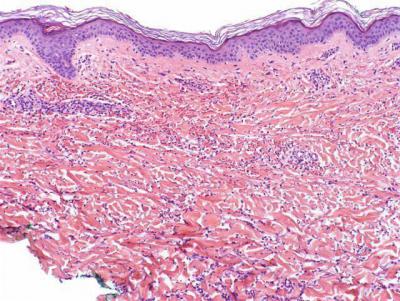
Поражение мелких суставов не так опасно, как патология, затронувшая вены и артерии. Главное точно определить, каковы причины геморрагического васкулита у взрослых, и лечение тогда будет подобрано максимально точно. Основные провоцирующие факторы развития патологии врачи выделяют следующие:
Некоторые ученые умы все же считают, что велик риск заболевания у тех, у кого есть предрасположенность к отдельным видам иммунных реакций. В большинстве случаев болеют дети школьного возраста, а вот у младенцев зафиксированы только единичные случаи болезни.
Мы определились, какие причины геморрагического васкулита у взрослых, лечение будет эффективным после того, как выяснится классификация болезни.
Классификация патологии
Существует несколько клинических форм недуга:
- молниеносная;
- кожная;
- ревматоидная;
- почечная;
- абдоминальная;
- смешанная.
Характер патологии можно разделить на несколько видов:
- острый – длится до двух месяцев;
- затяжной – тянется сроком до 6 месяцев;
- хронический – период длительный, сопровождается рецидивами, ремиссией и обострениями.
Существует несколько степеней геморрагического васкулита, лечение у взрослых будет эффективно только после точного их определения:
- Легкая. В этом случае состояние больного не вызывает серьезных опасений, сыпь на теле редкая, небольшими очагами, сопровождается незначительными болями в суставах.
- Средняя. Общее состояние больного значительно ухудшается, кожные покровы покрываются обильной сыпью, суставы сильно выкручивает, время от времени появляются боли в брюшине.
- Тяжелая. Слабость во всем организме, ангионевротические отеки, высыпания покрывают большую часть тела, в некоторых местах появляются язвы, могут быть кровотечения в желудке и кишечнике, развивается почечная недостаточность.
Как выглядит геморрагический васкулит?
Начинает развиваться геморрагический васкулит, лечение которого у взрослых подбирается индивидуально, с обычной сыпи на коже. Это мелкие и симметрично расположенные синяки небольшого размера, которые не исчезают, если на них надавить.
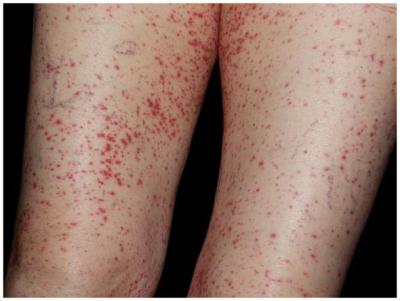
Кроме этого, следует отметить:
- высыпания могут проявиться возле суставов или же на ягодицах;
- высыпания, спровоцированные развитием геморрагического васкулита (лечение у взрослых требует особого подхода) редко проявляются на коже лица, туловища и ладонях;
- интенсивность высыпаний может быть разной – от единичных очагов до массовых с последующим их слиянием;
- во время угасания болезни на кожных покровах остается пигментация, на ее месте периодически заметно шелушение.
Клинические проявления
От тяжести течения недуга и локализации воспалительных процессов зависят клинические проявления симптомов геморрагического васкулита. Лечение заболевания индивидуально. Патология начинает развиваться остро и сопровождается повышенной температурой тела до фебрильных цифр. В редких случаях температуры может и не быть.
Помимо этого, болезнь характеризуется высыпаниями на коже разного размера. В ревматологии могут отличаться симптомы геморрагического васкулита (лечение рассмотрим чуть позже).
Кроме основных симптомов, недуг вызывает общую интоксикацию, отсутствие аппетита, задержку мочеиспускания.
У взрослых лечение геморрагического васкулита должно быть своевременным, ведь он может поражать и другие органы, вызывая такую симптоматику:
- геморрагическая пневмония, которая проявляется в виде кашля с мокротой с прожилками крови;

- геморрагический миокардит с поражением сосудов и сердца;
- геморрагический менингит поражает сосуды головного мозга, сопровождается головной болью, раздражительностью, судорогами, кровоизлияниями в мозг, что приводит к инсульту и инвалидности.
Симптоматика болезни выражена и требует срочного обращения к врачу и подбора индивидуального лечения в зависимости от проявлений и синдрома.
Диагностические методы
Мы рассмотрели причины геморрагического васкулита у взрослых. Прогноз, лечение такого заболевания могут отличаться у разных пациентов, необходимо срочно обратиться к доктору, который назначит комплексное обследование.
Основными методами диагностики считаются:
- коагулограма;
- выявление циркулирующих иммунных комплексов;
- определение иммуноглобулинов, криоглобулинов и составляющих систем комплемента;
- биохимический анализ;
- общий развернутый анализ крови с подсчетом лейкоцитарной формулы.
Лечение геморрагического васкулита
Терапия васкулита должна быть комплексной, состоять из терапевтических и медикаментозных методик. К основным методам можно добавлять и народную медицину. В редких случаях может потребоваться и оперативное вмешательство.
Терапевтическое лечение заключается в общих оздоровительных процедурах. Можно соблюдать гипоаллергенную диету, ограничить физические нагрузки, но лечебная физкультура нужна.
Из аппаратных методик может быть назначен плазмаферез. Эта процедура позволяет очистить кровь от токсинов, микробов и других вредных веществ. Но без приема лекарств вылечить недуг не получится.
Что касается приема лекарств, то при геморрагическом васкулите назначают:
- нестероидные противовоспалительные средства, которые помогают снять воспалительный процесс и снизить температуру тела;
- мембраностабилизирующие средства, они помогают восстановить ткани, пораженные болезнью;
- цитостатики восстанавливают иммунитет;
- антациды, помогающие снизить риск повреждений желудка;
- спазмолитики помогают снизить болевой синдром.
Кроме этого, при геморрагическом васкулите кожной формы, лечение у взрослых требует приема и других групп лекарств, выбор которых зависит от сопутствующих патологий и наличия хронических недугов.
Оперативное вмешательство используется в лечении геморрагического васкулита редко, в основном в тех случаях, когда сильно поражен кишечник и почки. В этом случае пациенту удаляют пораженные болезнью участки кишечника или проводят трансплантацию почки.
Лечение кожного геморрагического васкулита проводится местно, для этого используются мази:
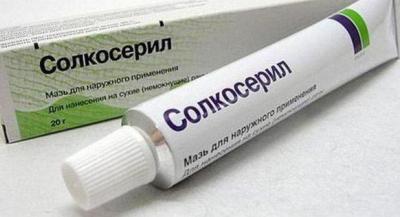
Эти средства помогают восстановить эластичность и плотность стенок сосудов. При язвенно-эрозивных проявлениях рекомендуются другие мази: Вишневского, Микулича или «Ируксол».
Кроме традиционного лечения, народная медицина также эффективна.
Геморрагический васкулит: лечение народными средствами
Эффективные бабушкины рецепты:
- Взять по три столовых ложки плюща полевого и цветов бузины, добавить к ним полторы ложки мяты и столько же тысячелистника. Все тщательно перемешать и взять 60 грамм сбора, залить 0,5 литрами горячей чуть остывшей воды и оставить на 12 часов настояться. Принимать отвар по ½ стакана по 5 раз на сутки. Также этот отвар можно использовать в качестве примочек на поврежденные участки кожи, смоченную в отваре ткань приложить на 20 минут.
- Смешать вместе горную арнику, календулу и японскую софору. Взять 10 грамм сбора и залить стаканом кипятка, оставить на три часа, а после процедить и пить по 1 столовой ложке через каждые 8 часов.
- Можно приготовить спиртовую настойку, для этого потребуется измельчить три крупных лимона, добавить 5 ложек гвоздики, два стакана сахара и 0,5 мл спирта медицинского. Настаивать в течение двух недель, а после принимать по 1 столовой ложке перед каждым приемом пищи.
- Можно приготовить самостоятельно мазь для лечения геморрагического васкулита. Готовится она так: 200 грамм березовых почек растереть в порошок и смешать с килограммов жира нутрии. После смесь отправляют в духовой шкаф на три часа, повторять так на протяжении всей недели, а после процедить и смазывать пораженные места.
Лечить народными средствами несложно геморрагический васкулит. Народное лечение будет эффективно только, если почистить кишечник. Для этого можно использовать такой настой: взять 40 грамм сбора, в котором присутствует девясил, пижма, бессмертник и полынь залить литром горячей воды. Оставить на два часа, а после процедить. Пить отвар необходимо на голодный желудок, при этом добавив воды в соотношении 1:1. Принимать дважды в сутки.
Также следует почистить кровь. Для этого нужно приготовить настой бадана толстолистного. Сухие листья заливаются кипяченой водой, ночь настаиваются и в процеженном виде принимается по ½ стакана натощак.
Осложнения
Стоит помнить, что если сразу не предпринять никаких мер и не лечить геморрагический васкулит, то осложнения могут быть куда серьезнее, чем кажется:
- непроходимость кишечника;
- панкреатит;
- перфорация язв в кишечнике и желудке;
- перитонит;
- постгеморрагическая анемия;
- тромбозы и инфаркты;
- невриты и церебральные расстройства.
Осложнения встречаются у пациентов, которые не своевременно обратились за помощью.
Профилактические методы
После того как пациент прошел курс лечения, ему рекомендуют придерживаться определенных рекомендаций – профилактических мер, только в этом случае рецидивов не будет. Врачи рекомендуют своим пациентам:
- придерживаться гипоаллергенной диеты, строго запрещается употреблять шоколад, цитрусовые, яйца и орехи;
- отказаться от вакцинации и различных проб с бактериальными антигенами;
- исключить все физиопроцедуры;
- антибактериальные средства принимать только в самых крайних случаях;
- вовремя лечить инфекции;
- регулярно проходить обследование на наличие глистных инвазий;
- избегать переохлаждения и перегрева;
- регулярно посещать доктора;
- ограничить себя в физических нагрузках, но лечебная физкультура даже приветствуется;
- избегать контактов с химическими веществами.
Прогноз бездействия при геморрагическом васкулите
Начальные стадии недуга у некоторых пациентов могут проходить самостоятельно, но в других случаях, если не предпринять соответствующих мер, болезнь может привести к летальному исходу. Молниеносная форма может привести к смерти пациента, а все потому, что поражается центральная нервная система и происходит кровоизлияние в головной мозг.
Если вовремя обнаружить болезнь и начать лечение, то у половины пациентов наблюдается скорейшее выздоровление, а у второй половины могут случиться рецидивы, но только в том случае, если они повторно столкнутся с причиной, спровоцировавшей развитие болезни.
Использованные источники: fb.ru
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ:
Пузырной дерматоз
Розовый лишай под мышкой лечение
Геморрагический васкулит у детей и взрослых, причины и лечение, препараты
Быстрый переход по странице
Нарушения, в основе которых лежат процессы асептических воспалительных реакций в сосудистой системе мелких сосудов – это геморрагический васкулит (ГВ). Заболевание входит в обширный реестр иммунокомплексных патологий.
Характеризуется поражением микрососудов кожи и отдельных органов, вследствие внутрисосудистого микро-тромб-образования. В медицинской терминологии может встречаться под названием ревматической, аллергической, либо анафилактической пурпуры.
Генезис развития болезни обусловлен влиянием вирусных, паразитарных, бактериальных возбудителей и различных представителей токсикоинфекций, провоцирующих образование из собственных клеток иммунитета – анафилотоксинов (особых иммунных комплексов), обладающих действием разрушения. При здоровом состоянии организма, анафилотоксины распадаются. У больных людей они скапливаются, превращаясь в антигены.
Отложение на внутрисосудистых стенках изменяет их проницаемость и нарушает процессы циркуляции крови, вызывая:
- активацию тромбоцитов;
- снижение уровня антитромбина в крови;
- блокировку фибринолизного процесса.
Это все становиться ключевым моментом в развитии массы мелких тромбов в микрососудах на фоне пониженного свертывания крови и аллергических процессов воспаления, вызывая развитие различных форм геморрагического васкулита у взрослых и детей.
Симптомы геморрагического васкулита по формам

Геморрагический васкулит фото у взрослых
 Клинические проявления геморрагического васкулита обусловлены множеством форм:
Клинические проявления геморрагического васкулита обусловлены множеством форм:
- Кожной – при которой патологический процесс развивается только в кожном покрове.
- Кожно-суставной, обусловленной присоединением к кожным поражениям признаков суставных воспалений.
- Кожно-абдоминальной, проявляющейся не только кожными изменениями, но и функциональными нарушениями ЖКТ.
- Почечной, характеризующейся сосудистым поражением почек и нарушением фильтрации и мочевыделения.
- Комбинированной – с признаками периодических проявлений различных форм болезни.
Течение геморрагического васкулита у детей и взрослых может проявляться по-разному: молниеносной, острой, подострой, затяжной, рецидивирующей и хронической формой.
Особенности общих и кожных признаков
Признаки и симптомы геморрагического васкулита проявляются неожиданно без каких-либо предвестников — нарастание симптомов происходит быстро. Температура может быть субфебрильной, но чаще очень высокой, особенно у взрослых пациентов. Отмечаются начальные интоксикационные признаки. Такое состояние свойственно многим заболеваниям, что затрудняет диагностику.

геморрагический васкулит фото сыпи на ягодицах
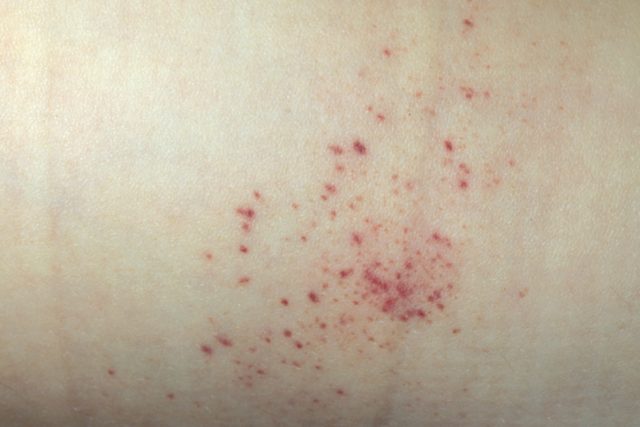
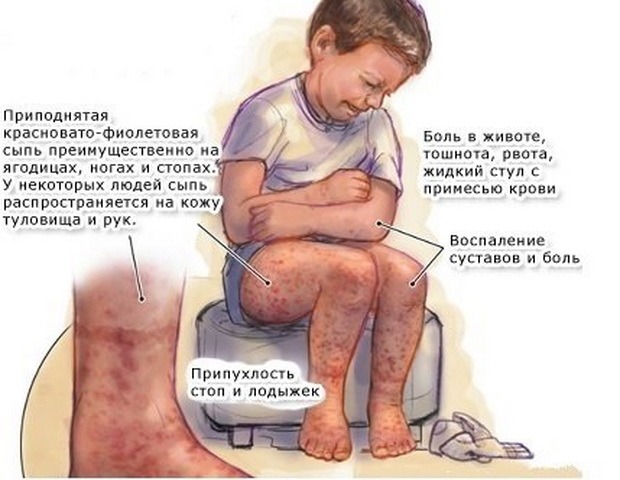
Отличительным признаком геморрагического васкулита, являются симметричные кожные высыпания на тыльных сторонах стоп, кожном покрове голеней и поверхности ягодиц. На спине, животе и руках, сыпь редкое явление, а ладошкам, коже лица, подошвам и шейной зоны – высыпания вовсе не характерны. Им свойственно проявление различной цветовой палитрой:
- ярко красными мелкими волдырями;
- узелковыми папулами, бледнеющими при легком надавливании;
- папулезными пурпурными узлами и синего цвета подкожными петехиями;
- геморрагически красной сыпью на слизистом покрытии глотки и рта.
Размеры элементов сыпи варьируются и могут достигать 1 см. она держится на теле до 4-х дней, бледнеет и исчезает. Следующая волна кожных высыпаний появляется спустя одну, полторы недели.
Начальные признаки кожной формы геморрагического васкулита проявляются в виде мелких подкожных геморрагий (петехий), локализующихся на верхних частях стоп и голенях. Иногда, они выступают на кожном покрове рук, спины и живота. В зоне поражения – под волосами на голове, вокруг глазниц, отмечается сильная зудящая симптоматика и боль.
Губы, веки, зона промежности отекают. После исчезновения высыпаний, на их месте остается пигментация, дающая шелушение в периоде рецидива. Возможны рубцовые образования при слиянии и некрозе отдельных участков сыпи, и присоединение вторичных инфекций.
При геморрагическом васкулите характерно проявление различных синдромов (комплекса симптомов), присущих многим патологическим процессам. К примеру:
Суставной синдром геморрагического васкулита проявляется почти у половины взрослых пациентов. Воспалительным процессам подвергаются крупные суставные группы ног. Иногда, воспалительные реакции поражают локтевые и лучезапястные суставы и могут развиваться в течении недели и даже предшествовать кожному поражению.
При этом отмечаются: отечность и покраснение ног, мигрирующая болезненность в конечностях и проявление миалгий (мышечных болей). Интенсивный болевой синдром с сильным воспалением и отечностью могут привести к изменению походки. Суставных деформаций и нарушение двигательных функций, как правило, не происходит.

Синдром ЖКТ (абдоминальный) характеризуется кратковременными коликами, тошнотой, рвотой. Проявляется одновременно с кожным поражением или чуть позже. Значительные нарушения в состоянии пациента не происходят. Если при симптомах геморрагического васкулита лечение не своевременно, появляются признаки кишечного и желудочного кровотечения – рвота с примесями крови и понос с кровью.
При тяжелых поражениях возможны проявления кишечной инвагинации (непроходимость), перфорации (прободение кишки) и перитонита (воспаление брюшины). Симптомы данного синдрома проявляются: слабостью, ощущениями шума в голове и мерцанием перед глазами, головокружением, тахикардией и обморочным состоянием.
Проявление почечного синдрома отмечается у большей половины пациентов уже после недельного срока кожных высыпаний. Изолировано проявляется очень редко. Вызывает развитие острой формы гломерулонефрита аутоаллергической природы с воспалительными процессами во всем почечном аппарате, и резкое снижение тонуса сосудистых русел.
В моче отмечаются примеси крови, обусловленные ослаблением воспаленных стенок артериол, через которые свободно просачиваются эритроциты.
Легочные изменения проявляются вследствие поражения дыхательного пути и легочных долек пациента. Проявляются кашлем и одышкой, примесями крови в мокроте из-за повышенной капиллярной кровоточивости.
Сердечно-сосудистым изменениям характерны признаки выраженной тахикардии и предрасположенность к аритмии.
Синдром поражения нервной системы считается неблагоприятным последствием геморрагического васкулита. Обусловлен распространением воспалительного процесса за пределы сосудистого поражения, вовлекая в процесс оболочки мозга. Поэтому симптоматика проявляется признаками энцефалита и менингита – сильными мигренями, атаксией (нарушения в координации), судорогами.
Геморрагический васкулит у детей, особенности
Развитие геморрагического васкулита у детей обусловлено:
- выраженным экссудативным компонентом;
- склонностью к процессам генерализации;
- развитием абдоминального синдрома;
- ограниченной ангионевротической отечностью;
- острым проявлением симптомов и склонностью к рецидивам.

геморрагический васкулит фото у детей
У половины пациентов детского возраста гееморрагический васкулит протекает без проявления кожной формы болезни. Мишенью воспалительных процессов являются желудочно-кишечный тракт и суставы, почечные и сердечные патологии отмечаются редко. В основном, воспалительные процессы серьезных последствий не несут.
При своевременно начатом лечении, прогноз детского геморрагического васкулита хороший. Важным условием для хорошего прогноза, является предотвращение перехода заболевания в хроническую форму. Отсутствие возможности точного определения генезиса болезни, вынуждает соблюдение охранного режима ребенка на протяжении всей жизни.
Симптомы геморрагического васкулита у детей часто проявляется весной, после перенесения ОРЗ. Начало может протекать бессимптомно в течение нескольких недель, затем повышается температура до критических отметок. Ребенок слаб, выражены интоксикационные симптомы, кожные покровы бледнеют. После спада температуры, начинаются высыпания.
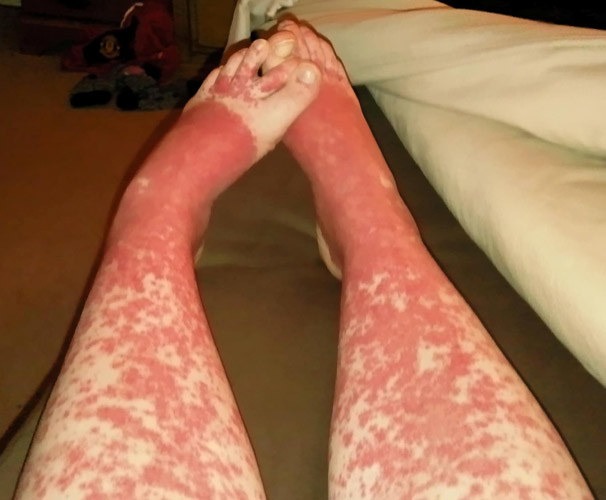
Кожная форма проявляется обильной, крупной (до 10 мм), часто геморрагической сыпью в виде папул, немного выступающих над поверхностью кожи на голенях, стопах и ягодицах. Нередко обильной сыпи, предшествуют зуд и покалывания. Высыпания на ногах часто сливаются, но если нет повторной волны, они бледнеют и исчезают.
У большей половины малышей отмечается болезненность в животе, может появиться рвота с кровью и наличие кровавых примесей в кале. Спустя четыре дня боли проходят. Признаки поражения почек могут появиться спустя почти месяц после начала болезни, что является отличительной чертой геморрагического васкулита.
При почечном поражении, возможно развитие острого громерулонефрита, проявляющегося отечностью лица и поясничной области. В моче присутствует кровь и увеличено количество белкового осадка.
Лечение геморрагического васкулита должно быть безотлагательным, так как болезнь быстро прогрессирует, создавая реальную угрозу развития синдрома ХПН.
В противном случае, существует большой риск развития молниеносной формы болезни, при которой острые процессы почечной недостаточности, могут обернуться летальностью уже через несколько часов. В основе молниеносного течения болезни лежат процессы гиперергической реакции с последующим образованием острых некротических тромбозов.
Такое течение геморрагического васкулита характерно для детей до двухлетнего возраста. Может быть следствием ветрянки, краснухи или скарлатины. Признаки болезни проявляются обширными зонами кожной геморрагии, в виде некрозов и крупных сливных пятен цианотичного характера с дальнейшим развитием гангрены стоп и кистей, шока и комы.
Лечение геморрагического васкулита, препараты
Подбор терапевтического лечения геморрагического васкулита проводится на основе диагностических данных и анамнеза пациентов. Направлено на устранение провокационных факторов.
- При обнаружении очагов инфекции, проводят ее санацию десенсибилизирующими препаратами – «Пантотенатом», «Пангаматом» и «Глицерофосфатом».
- Одновременно назначаются препараты антигистаминного свойства и анаболитические медикаменты, для повышения свойств иммунитета. – «Дека-дураболила», «Нероболила», Нероболетта», «Оротат калия» «Метилурацила и «Фитина».
- Для укрепления сосудистой проницаемости и уплотнения эндотелия назначаются витаминные препараты типа «Рутина», «Аскорбиновой кислоты», «U витамина» и «Биотинина»
- Среди препаратов, стимулирующих обменные процессы и улучшающие тканевую трофику, наиболее эффективны средства группы «Про-дектина», «Дипрофена», «Солкосерила», «Компламина» и «Никошпана».
- При тяжелых формах болезни – молниеносного течения с развитием некрозов применяются хорошо зарекомендовавшие себя препараты на основе хингамина, угнетающие образование антител и укрепляющие структуры соединительных тканей, в частности межуточное вещество. К ним относятся – «Делагил», «Резорхин» «Плаквенил» и препараты НПВП.
- Восстановление эластичности сосудистых стенок и их укрепление достигается дополнительной терапией наружными средствами – мазями «Дибулоновой», «Ацеминовой», «Солкосерила» и «Венорутоновой».
- Устранение эрозивных и язвенных образований достигается применением мазей Микулича и Вишневского или «Ируксола».
Единой специфической терапии геморрагического выскулита не существует. Легче поддается лечению патология, при которой удается установить специфический аллерген, влияющий на ее развитие. При выявлении инфекции, применяются препараты по ее устранению, симптомы купируются препаратами группы салицилатов.
Гепаринотерапия (криоплазмой или курантилом) проводится под строгим контролем врача. В острой фазе заболевания, для предотвращения осложнений геморрагического выскулита (кишечной непроходимости, прободения или перфорации) – необходима ранняя кортикостероидная терапия.
Какой может быть прогноз?
В целом, прогноз благоприятный. У большего числа пациентов наблюдается выздоровление, хотя не исключено и рецидивирующее течение.
Серьезные почечные осложнения отмечаются очень редко, в основном при быстро прогрессирующем заболевании. При любой форме течения геморрагического васкулита пациентам нежелательно воздействие аллергизирующих влияний.
Использованные источники: zdrav-lab.com
ЧИТАЙТЕ ТАК ЖЕ:
Исследования розового лишая
Болезнь реклингхаузена мрт
Геморрагический васкулит
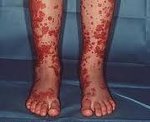
Геморрагический васкулит (болезнь Шенлейн-Геноха, аллергическая пурпура, капилляротоксикоз) — системное асептическое воспаление сосудов микроциркуляторного русла с преимущественным поражением кожи, суставов, желудочно-кишечного тракта и почечных клубочков. Диагностика геморрагического васкулита основана на клинических симптомах, лабораторных данных (анализ крови, мочи, коагулограмма), исследовании органов ЖКТ и почек. Основой лечения геморрагического васкулита является терапия антикоагулянтами (гепарин). В тяжелых случаях применяется экстракорпоральная гемокоррекция, глюкокортикоидная терапия, противовоспалительное и цитостатическое лечение.
Геморрагический васкулит
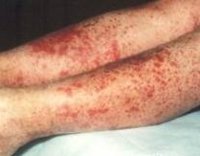
Геморрагический васкулит относится к наиболее распространенным на сегодняшний день геморрагическим заболеваниям. По сути своей он является аллергическим васкулитом поверхностного характера с поражением мелких артериол и венул, а также капилляров. В Международной классификации болезней (МКБ) геморрагический васкулит отмечен как аллергическая пурпура. Геморрагический васкулит встречается в основном в детском возрасте от 5 до 14 лет. Средняя заболеваемость у детей этого возраста составляет 23-25 человек на 10 тыс. Наиболее подвержены заболеванию дети в возрасте 7-12 лет. У детей до 3 лет известны лишь отдельные случаи возникновения геморрагического васкулита.
Причины и патогенез геморрагического васкулита
К причинам, которые могут спровоцировать развитие геморрагического васкулита, современная ревматология относит в первую очередь различные инфекционные факторы: вирусные (герпес, ОРВИ, грипп), бактериальные (микоплазма, стрептококки, микобактерии туберкулеза, стафилококки, возбудители пищевых токсикоинфекций), паразитарные (глистная инвазия, трихомониаз). Триггерным фактором геморрагического васкулита может выступать медикаментозная и алиментарная аллергия, вакцинация, переохлаждение. Целый ряд авторов высказывает предположение, что воздействие провоцирующих факторов приводит к развитию геморрагического васкулита лишь в тех случаях, когда оно осуществляется на фоне генетической предрасположенности организма к гиперергическим иммунным реакциям.
В основе механизма развития геморрагического васкулита лежит образование иммунных комплексов. Циркулируя в крови, они откладываются на внутренней поверхности стенки мелких сосудов (венул, артериол, капилляров) и вызывают ее повреждение с возникновением асептического воспалительного процесса. Воспаление сосудистой стенки в свою очередь приводит к повышению ее проницаемости, отложению в просвете сосуда фибрина и тромботических масс, что обуславливает основные патологические признаки геморрагического васкулита — геморрагический синдром и микротромбирование.
Классификация геморрагического васкулита
В клиническом течении геморрагического васкулита отмечают острую фазу (начальный период или обострение) и фазу стихания (улучшение). По преобладающим симптомам заболевания геморрагический васкулит классифицируют на следующие клинические формы: простую, ревматоидную (суставную), абдоминальную и молниеносную. По степени тяжести геморрагического васкулита выделяют:
- Геморрагический васкулит легкой степени тяжести — отмечается удовлетворительное состояние пациентов и необильный характер сыпи, артралгии.
- Среднетяжелый геморрагический васкулит — состояние больного средней тяжести, высыпания обильные, артралгии сопровождаются изменениями в суставах по типу артрита, отмечаются периодические боли в животе и микрогематурия.
- Тяжелый геморрагический васкулит — имеет место тяжелое состояние больного, сливные обильные высыпания с некротическими участками, ангионевротические отеки, нефротический синдром, наблюдается макрогематурия и желудочно-кишечные кровотечения, возможно развитие острой почечной недостаточности.
По характеру течения классифицируют острый (до 2-х мес.), затяжной (до полугода) и хронический геморрагический васкулит.
Симптомы геморрагического васкулита
Для геморрагического васкулита типично острое начало с повышением температуры до субфебрильных или фебрильных цифр. Однако возможно отсутствие подъема температуры.
Кожный синдром отмечается в самом начале геморрагического васкулита и наблюдается у всех больных. Они характеризуются диффузными пятнисто-папулезными геморрагическими элементами различной величины (чаще мелкими), не исчезающими при надавливании. В некоторых случаях наблюдается уртикарная сыпь. Высыпания обычно располагаются симметрично на коже голеней, бедер и ягодиц, в области крупных суставов, реже — на коже рук и туловища. Обильность высыпаний часто коррелирует с тяжестью геморрагического васкулита. При наиболее тяжелом его течении в центре некоторых элементов сыпи развивается некроз и образуется язва. Разрешение сыпи заканчивается длительно сохраняющейся гиперпигментацией. При хроническом течении геморрагического васкулита с частыми рецидивами на коже после разрешения сыпи возникает шелушение.
Суставной синдром развивается у 70% пациентов с геморрагическим васкулитом. Поражения суставов могут носить кратковременный характер в виде легкой артралгии или сохраняться в течение нескольких дней с выраженным болевым синдромом, сопровождающимся другими симптомами артрита (покраснение, отечность) и приводящим к ограничению движений в суставе. Типичным для геморрагического васкулита является летучий характер поражения с вовлечением преимущественно крупных суставов, чаще коленных и голеностопных. Суставной синдром может появиться в начальном периоде геморрагического васкулита или возникнуть позже. Зачастую он имеет приходящий характер и никогда не приводит к стойкой деформации суставов.
Абдоминальный синдром может предшествовать кожно-суставным проявлениям геморрагического васкулита или сопутствовать им. Он проявляется болями в животе различной интенсивности от умеренных до приступообразных по типу кишечной колики. Пациенты часто не могут указать точную локализацию боли, жалуются на нарушения стула, тошноту и рвоту. Боли в животе могут появляться несколько раз в течение суток и проходят самопроизвольно или в первые несколько дней лечения. В тяжелых случаях геморрагического васкулита возникают желудочно-кишечные кровотечения, сопровождающиеся кровавой рвотой и присутствием крови в каловых массах.
Почечный синдром возникает в 25-30% случаев геморрагического васкулита и проявляется признаками хронического или острого гломерулонефрита с различной степенью гематурии. У ряда больных возникает нефротический синдром. Поражение почек является самым стойким синдромом геморрагического васкулита и может приводить к развитию почечной недостаточности.
Поражения других органов при геморрагическом васкулите происходят довольно редко. Это может быть геморрагическая пневмония в виде кашля с прожилками крови в мокроте и одышки, кровоизлияния в эндокард, геморрагический перикардит, миокардит. Поражение сосудов головного мозга проявляется головокружением, раздражительностью, головной болью, эпиприступами и может привести к развитию геморрагического менингита или кровоизлияния в вещество головного мозга (геморрагический инсульт).
Диагностика геморрагического васкулита
Проводя диагностику геморрагического васкулита, ревматолог учитывает возраст пациента, сопоставляет клинические и лабораторные данные, исключает другие заболевания. В анализе крови у пациентов с геморрагическим васкулитом, как правило, отмечаются неспецифические признаки умеренного воспаления (лейкоцитоз и небольшое повышение СОЭ), увеличение количества тромбоцитов и эозинофилов. В анализе мочи отмечается гематурия, протеинурия, цилиндрурия. Биохимический анализ крови показывает увеличение иммуноглобулина А и СРБ.
Большое диагностическое значение имеют результаты коагулограммы. Отсутствие в ней данных за нарушение свертывания при наличие клинических признаков геморрагического синдрома однозначно свидетельствует в пользу геморрагического васкулита.
При развитии почечного синдрома пациенту с геморрагическим васкулитом необходима консультация нефролога, мониторинг изменений в анализе мочи, биохимический анализ мочи, проба Зимницкого, УЗИ почек, УЗДГ почечных сосудов.
Абдоминальную форму геморрагического васкулита следует дифференцировать от других причин, обуславливающих появление симптомов «острого живота»: аппендицит, острый холецистит, панкреатит, инвагинация кишечника, пенетрация язвы желудка, перфорации кишечника при язвенном колите и т. п. С этой целью необходима консультация хирурга-гастроэнтеролога, проведение УЗИ брюшной полости, гастроскопии. Для диагностики скрытого ЖКТ-кровотечения производят анализ кала на скрытую кровь.
В тяжелых диагностических случаях показана биопсия кожи. Гистологическое исследование биоптата выявляет характерные изменения: отложения иммуноглобулина А и ЦИК на эндотелии и в толще сосудистой стенки венул, артериол и капилляров; образование микротромбозов; выход элементов крови за пределы сосуда.
Дифференцировать геморрагический васкулит следует от тромбоцитопенической пурпуры, геморрагического синдрома инфекционных заболеваний (геморрагические лихорадки, грипп), лейкоза, ревматоидного артрита, болезни Стилла, системных васкулитов, острого гломерулонефрита.
Лечение геморрагического васкулита
Пациентам с признаками геморрагического васкулита в острой фазе необходимо соблюдать постельный режим и гипоаллергенную диету, исключить прием антибиотиков и других медикаментов, которые могут усиливать сенсибилизацию организма.
Основным препаратом в лечении геморрагического васкулита является гепарин. Терапия преднизолоном до сих пор является спорным вопросом среди врачей. Возможно ее назначение в тяжелых случаях геморрагического васкулита. При отсутствии эффекта от терапии кортикостероидами препаратами запаса являются цитостатики. Тяжелое течение заболевания также является показанием для проведения экстракорпоральной гемокоррекции (гемосорбция, иммуносорбция, плазмаферез).
Выраженный суставной синдром геморрагического васкулита купируется проведением противовоспалительной терапии (индометацин, ибупрофен). Многие авторы отмечают неэффективность антигистаминных препаратов в лечении геморрагического васкулита. Однако их применение может быть оправдано у пациентов с аллергическим анамнезом (аллергический дерматит, поллиноз, аллергический ринит и др.) или проявлениями экссудативно-катарального диатеза. При связи заболевания с пищевой аллергией и наличием абдоминального синдрома дополнительно назначают энтеросорбенты.
Прогноз геморрагического васкулита
Легкие формы геморрагического васкулита склонны к самопроизвольному излечению после первой же атаки заболевания. При молниеносной форме смерть пациентов может произойти в первые несколько суток от начала заболевания. Чаще всего это связано с поражением сосудов ЦНС и возникновением внутримозгового кровоизлияния. Другой причиной летального исхода может стать тяжелый почечный синдром, приводящий к развитию уремии.
Использованные источники: www.krasotaimedicina.ru
ЧИТАЙТЕ ТАК ЖЕ:
Пузырной дерматоз
Розовый лишай под мышкой лечение
Лечение геморрагического васкулита у взрослых
Геморрагический васкулит характеризуется поражение структуры сосудов мелкого калибра (венул и артериол). Геморрагические заболевания протекают с участием асептического воспаления. Оно способствует сгущению крови и образованию тромбозов. Если васкулит сопровождается ревматической пурпурой, то происходит нарушения не только в сосудистой системе, а и в работе всех внутренних органов. Следует отметить, что пик заболеваемости геморрагическими васкулитами приходится на весенний период.
Этиология васкулита
Несмотря на большие достижения, современная медицина так и не смогла установить точные причины геморрагического васкулита. Однако ученым удалось определить основные факторы влияют на активацию васкулита в организме человека.
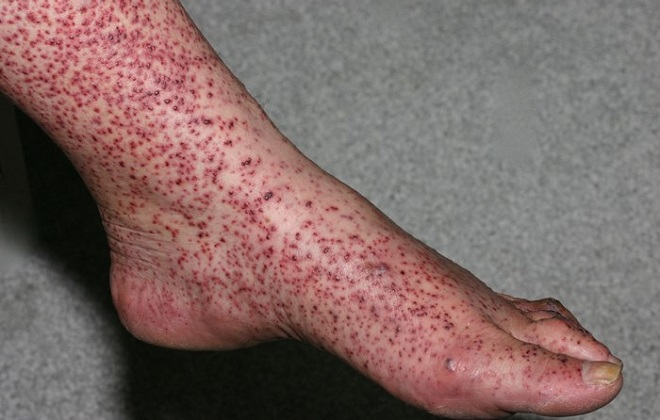
К ним относятся:
- Осложнения, вызванные вирусными, бактериальными и паразитарными заболеваниями.
- Аллергические реакции на продукты питания и лекарственные препараты (антибиотики, седативные препараты и лекарства снижающие артериальное давление).
- Введение сыворотки или вакцины.
- Иммуноглобулиновая профилактика заболеваний.
- Укусы насекомых.
- Избыточная инсоляция и резкие перепады температур.
- Воздействие радиоактивного излучения.
- Бытовая и профессиональная интоксикация.
- Наличие в организме человека доброкачественных или злокачественных новообразований.
- Систематическое травматическое воздействие на кожу и кровеносные сосуды.
- Обширные ожоги.
После того, как мы выяснили основные геморрагического васкулита причины расскажем о факторах риска развития болезни Шенляйна. К ним можно отнести: пожилой возраст, частые аллергические и инфекционные заболевания, период беременности и серьезные травмы.
Классификация
В медицине существует множество классификаций пурпуры Шенлейна Геноха. Далее мы поговорим о тех, которые чаще всего используются в медицине. В зависимости от клинического течения болезнь Шёнлейна разделяют на такие формы:
- Кожная, когда в патологический процесс вовлечены только кожные покровы. На них появляются экзантемы. Излюбленной локализацией высыпания является разгибательные поверхности ног и рук. Очень часто сыпь находится на коже в околосуставной области. В месте появления сыпи появляется резкий зуд.
- Суставная. К кожным проявлениям присоединяются поражения суставов. Чаще всего в процесс вовлекаются крупные суставы.
- Абдоминальная. При этой форме пурпуры Шенлейна Геноха происходит вовлечение желудочно-кишечного тракта.
- Почечная. Встречается достаточно редко. Происходит поражение почечных сосудов. Следствие этих процессов является нарушение фильтрационной и концентрационной функции. Следует отметить, что при почечной форме поражаются только почки и полностью отсутствуют кожные проявления болезни.
- Комбинированная. Чаще всего геморрагический васкулит проявляется сочетанием симптомов нескольких форм.
По варианту течения васкулит бывает:
- Острый. При этой форме болезни Шенлейна Геноха симптомы появляется внезапно, ее длительность составляет не более 1 месяца, а затем наступает полное выздоровление.
- Хронический. Для клинической картины патологического процесса хронической формы характерно появление клинических проявлений более чем 18 месяцев.
- Затяжной. Клинические проявления патологического процесса проявляются более чем 2 месяца.
- Рецидивирующий. Наблюдается чередования периодов обострения васкулита и полного выздоровления. При этом периодов обострения должно быть не менее 4 за последние 2 года.
- Молниеносный. Эта форма васкулита появляется внезапно. Для нее характерно быстрое течение и большое количество осложнений. Молниеносная форма пурпуры Шенляйна Геноха чаще всего встречается у детей дошкольного возраста.
Геморрагический васкулит по степени активности следует разделять на: малую, среднюю и высокую.
Клиника болезни Шенляйна Геноха
Клинические проявления патологии в организме могут иметь существенные различия. На них влияет форма болезни, возраст и особенности иммунных процессов в организме. Васкулит гемморагический практически у всех больных проявляется появлением высыпаний на коже. Суставной синдром присутствует у двух третьих больных этим недугом. Абдоминальная форма васкулита встречается у чуть больше половины пациентов. Поражением мочевой системы страдает порядка 30%.
Следует заметить, что геморрагический васкулит у взрослых протекает намного легче чем у детей.
Для начала геморрагического васкулита симптомы болезни практически ничем не отличаются от простудных заболеваний. Больные предъявляют жалобы на слабость, головную боль и увеличение температуры тела. Заподозрить васкулит представляет возможным при появлении симметричной сыпи на тыльной стороне голеней, стоп и ягодиц. Геморрагическим заболеваниям не характерно появление сипи на подошвенной стороне стопы.
Элементы сыпи при васкулите выглядят в виде:
- папул, которые при надавливании бледнеют;
- узелков, окрашенных в пурпурный цвет;
- мелких синяков.
Диаметр геморрагической сипи может достигать 10 мм. Она держится до 4 дней, а потом исчезает. Новую волну подсыпаний следует ожидать через 1-1,5 недели. Следует заметить, что больные очень часто предъявляют жалобы на сильный зуд в местах сыпи. И вместе с тем, область высыпаний болезненна при надавливании. Общая симптоматика васкулитов характеризуется поражением суставов и внутренних органов. Появляется симптоматика поражения суставной ткани: болезненность, отечность и гиперемия на коже.
Отличие симптомов васкулита у взрослых и детей
Геморрагический васкулит у детей развивается остро. Из них более чем у трети развивается лихорадка. Клиника абдоминальной формы заболевания характеризуется острыми проявлениями болей в брюшной полости и жидким стулом с прожилками крови. В большинстве случаев васкулит в детском возрасте поражает почки. В клиническом анализе мочи выявляют гематурию и протеинурию.
Вначале геморрагическая болезнь у взрослого человека характеризуется стертыми клиническими проявлениями. В отличие от детей у взрослых абдоминальная форма встречается не более чем в половине всех случаев. Кроме того, тошнота и рвота при абдоминальной форме очень большая редкость. Поражения сосудов почек приводит к появлению хронического гломерулонефрита. Он может приводить к хронической почечной недостаточности.
Диагностика геморрагического васкулита
Для подтверждения диагноза врач осматривает пациента и назначает проведения дополнительных лабораторных и инструментальных методов исследования. К основным методикам диагностики заболевания относятся:
- клинические анализы крови с развернутой лейкоцитарной формулой;
- коагулограмма;
- выявление в крови осторофазовых показателей (с-реактивный белок, серомукоид, уровень сиаловых кислот)
- определение IgG и IgA;
- биохимический анализ крови.
Диагностика тромбоцитопенической пурпуры состоит из ряда методик на осуществление которых требуется время. Лечащим врачом может быть предложена проба с манжеткой. Она позволяет оценить хрупкость сосудов. Для этой цели берут манжетку и надевают на руку, затем нагнетают воздух до тех пор, пока пульсация на лучевой артерии станет практически неощутимой. В таком состоянии манжетка на руке находится в течение 2-3 минут, после чего ее снимают и смотрят на наличие кровоизлияний. Если они есть, то тест считают позитивным. Таким образом, сосуды пациента являются очень хрупкими и подверженными травматизации. Кроме пробы манжетки некоторые врачи могут использовать симптом «щипка».
Диагностические критерии при геморрагическом васкулите
Для дифференциальной диагностики васкулита сообщество ревматологов установило список критериев по которому можно с высокой долей вероятности поставить диагноз геморрагический васкулит. К ним относится:
- Возраст более 20 лет;
- Боли в брюшной области после употребления пищи. Они появляются вследствие нарушения трофических функций в кишечнике. Нередки случаи внутренних кровотечений.
- Характер высыпаний. Он проявляется пурпурой, которая возвышается над уровнем кожи, легко ощутима при пальпации. Кроме того, появление пурпуры не имеет никакой причинно-следственной связи с низким уровнем тромбоцитов.
- Наличие гранулоцитов в стенках мелких сосудов. Таких, как венулы и артериолы.
Если у пациента присутствует 2 и более вышеперечисленных критериев заболевания, то можно ставить диагноз гемморагический васкулит.
Лечение болезни Шенлейна Геноха
Лечение геморрагического васкулита проводят в стационаре с соблюдением постельного режима. Только в легких случаях лечение может проводится амбулаторно. Следует отметить, что пациент должен в обязательном порядке придерживаться специальной диеты, которая исключает употребление кофеиноодержащих продуктов (кофе, шоколад), цитрусовых (апельсины, лимоны), яйца, и острые приправы, а также жареные и копченые продукты. Если у пациента диагностирована абдоминальная форма васкулита, то ему необходимо соблюдать такую диету, как при язвенной болезни.
Лечение геморрагических васкулитов у взрослых проводят с использованием антиагрегантов, таких как Курантил и Трентал. Зачастую больным назначают одновременно эти два препарата. Это необходимо для усиления эффекта. Также пациентом внутривенно или подкожно вводят гепарин. При необходимости назначают активаторы фибринолиза (никотиновая кислота).
Для улучшения общего состояния назначают: витамины, мембраностабилизаторы, энтеросорбенты, анальгетики, спазмолитики, глюкокортикостероиды и противовоспалительные препараты.
Некоторым больным назначают плазмаферез. Он способствует очищению крови. К оперативному вмешательству прибегают в очень редких случаях, например, при трансплантации пораженной почки.
Прогноз для больных геморрагическим васкулитом
После того как мы выяснили как лечить поговорим о прогнозе геморрагического васкулита. Зачастую прогноз для жизни пациента благоприятный. В очень редких случаях васкулит заканчивается летальным исходом. Он происходит за счет желудочно-кишечных кровотечений или почечной недостаточности в острой фазе заболевания.
Профилактика болезни Геноха
При первых признаках геморрагического васкулита необходимо в обязательном порядке обращаться за помощью к специалисту. От своевременной диагностики и быстро начатого лечения зависит исход заболевания. Если геморрагический васкулит не лечить и пустить все на самотек. Такое отношение к своему здоровью может привести к самым плачевным последствиям. Профилактика заболевания заключается в укреплении иммунитета, дозировании физических нагрузок и адекватном лечении заболеваний. Не стоит заниматься самолечение.
Использованные источники: krov.expert