Васкулит мрт-диагностика
Содержание страницы
7.18. Васкулиты
Васкулит — это хронический воспалительный процесс, характеризующийся воспалением и некрозом сосудистой стенки, приводящий к ишемическим нарушениям в органах и тканях в бассейне пораженных артерий [Семенкова Е.Н., 1988; Покровский А.В., 1992; Шилкина Н.П., Баранов А. А., 1999].
Немецкий клиницист Kussmaul и патологоанатом Maier в 1856 г. впервые описали ранее неизвестное заболевание periarteritis nodosa, сопровождающееся брайтовой болезнью почек и быстро прогрессирующим общим мышечным параличом. При патологоанатомическом исследовании (больной скончался через месяц от начала заболевания) было обращено внимание на «необычные узловатые утолщения в большинстве артерий», кровоснабжающих подкожную жировую клетчатку груди и живота, сердце, печень, почки, селезенку и брыжейку. Патологические изменения в основном локализовались в местах разветвления артерий мышечного типа. По современным представлениям Kussmaul и Maier описали классические симптомы узелкового периартериита (лихорадка, кахексия, миалгия, периферические невриты, боль в животе, сегментарные воспалительные изменения в средних артериях мышечного типа), который впоследствии был выделен в отдельную форму системного вас-кулита [Davson et al., 1948].
К концу XIX столетия в основном было известно о существовании большинства васкулитов (пурпура Шен-лейна—Геноха, артериит Такаясу, узелковый полиартериит, облитерирующий тромбангиит, височный артериит, гранулематоз Вегенера, микроскопический полиангиит, синдром Чарга — Стросса, болезни Кавасаки и Бехчета).
К середине XX столетия спектр заболеваний, относящихся к системным васкулитам, существенно расширился. При этом, если ранее к этиологическим факторам васкулитов относили неустановленные токсические инфекции и различные инфекционные агенты (сифилис, туберкулез и др.), то с наступлением эры широкого применения сульфаниламидных препаратов в литературе появились сообщения о роли системной сенсибилизации организма в развитии ангиитов.
Открытие в 1982 г. антинейтро-фильных цитоплазматических антител явилось знаменательным этапом в развитии теории этиологии и патогенеза васкулитов. Детальное же изучение этиопатогенеза и морфологии васкулитов способствовало выделению отдельной нозологической формы — васкулопатии.
Позднее приводят наблюдения артериита Такаясу (неспецифический аортоартериит), облитерирующего тромбангиита, болезни Бехчета, гра-нулематоза Вегенера [Насонова В.А., 1959; Волевич Р.В., 1969; Ярыгин Н.Е., 1970, 1980; Воробьев И.В., 1973; Покровский А.В., 1979; Исаева Л.А., Лыскина Г.А., 1984; Семенкова Е.Н., 1992; Насонов ЕЛ. и др., 1999]. Отдельные формы васкулитов стали предметом изучения сосудистых хирургов [Покровский А.В., 1962—1999; Дюжиков А.А., 1978], кардиологов и кардиохирургов [Арабидзе Г.Г., 1982; Бокерия Л.А., 1989].
Эпидемиология. Данные о распространенности системных васкулитов немногочисленны, что обусловлено отсутствием общепринятой классификации, недостаточной трактовкой этиологических и патогенетических факторов, а также возможным развитием «перекрестных» синдромов между различными формами васкулитов [Насонов Е.Л., 1999]. В США и развитых странах Европы частота возникновения ангиитов в среднем варьирует от 0,12 до 7,7 случая на 100 000 тыс. в год, а общая ежегодная заболеваемость системными васкулитами приближается к 1 случаю на 100 тыс. в год [Насонов Е.Л., 1999]. В странах Ближнего Востока, Японии, Индии показатель распространенности возникновения ангиитов достигает 12,6 на 100 тыс. населения. В России эпидемиологических исследований при системных васкули-тах не проводили.
В течение длительного времени термин «узелковый периартериит» служил собирательным понятием для всех форм васкулитов. В 1952 г. появился термин «некротизирующий васкулит», предложенный для обозначения поражений как артерий, так и вен, которые представлены фибриноидным некрозом и воспалительными изменениями с вовлечением всех трех слоев стенки сосуда. Общее название этой нозологической группы — системные васкулиты, тогда как ранее использовали термины «системные аллергические васкулиты» и «аллергические ангииты». В настоящее время известно, что в развитии васкулитов участвуют разные факторы. Так, в зависимости от возможного преобладания отдельных патогенетических механизмов различают следующие васкулиты: иммунокомп-лексные, гиперчувствительности, с клеточно-опосредованным механизмом и смешанные. В связи с этим термин «аллергический» в названии системных васкулитов был снят.
Спорным является вопрос о правомочности термина «васкулопатия». Считается, что изменения сосудов при антифосфолипидном синдроме, некоторых формах гранулематоза Вегенера не всегда следует рассматривать как васкулит. За рубежом для характеристики этого процесса иногда используют термин «псевдоваскулит». Предпочтительнее же все-таки употреблять термин «васкулопатия».
Классификация. До настоящего времени, несмотря на наличие классификационных критериев системных васкулитов, их классификация представляет большие трудности. Неоднократно предпринимались попытки положить в основу классификации васкулитов патогенетический принцип. В России применяют классификацию системных васкулитов, предложенную конференцией Института ревматологии РАМН (1997), где было принято решение об адаптации используемых терминов, номенклатуры и отечественной классификации системных васкулитов к Международной для регистрации этих нозологических форм в рамках ревматических болезней. Решено было ставить диагноз васкулита в рамках Международного стандарта. Современная классификация васкулитов выглядит следующим образом [Шилкина Н.П., Баранов А.А., 1999]:
1. Узелковый полиартериит и родственные состояния:
а) узелковый полиартериит;
б) полиартериит с поражением лег ких (синдром Чарга — Стросса); аллергический гранулематозный ангиит;
в) ювенильный полиартериит;
г) слизисто-кожный лимфоноду-лярный синдром (Кавасаки);
д) другие состояния, связанные с узелковым полиартериитом: ми кроскопический полиангиит(по лиартериит).
2. Другие некротизирующие васкулиты:
а) гранулематоз Вегенера (некроти зирующий респираторный грану лематоз);
б) артериит Такаясу (неспецифи ческий аортоартериит);
в) гигантоклеточный артериит с рев магической полимиалгией (бо лезнь Хортона, височный арте риит);
г) другие гигантоклеточные артери иты;
д) другие уточненные некротизиру ющие васкулиты: геморрагичес кий васкулит (пурпура Шенлей-на — Геноха), эссенциальная кри-оглобулинемическая пурпура, облитерирующий тромбангиит, болезнь Бехчета;
е) некротизирующие васкулиты не-уточненные: полиангиитный пе рекрестный (overlap) синдром, кожный лейкоцитокластический васкулит.
Этиология и патогенез. Этиология большинства системных васкулитов неизвестна. В определенных условиях возможно инфицирование сосудистой стенки геморрагическим или лимфатическим путями, которое сопровождается непосредственным или токсическим повреждением клеток эндотелия и других структур сосуда.
Как правило, инфекция приводит к воспалительным изменениям в мелких сосудах кожи, которые клинически проявляются лейкоцитоклас-тическим или геморрагическим, реже доброкачественным уртикарным васкулитом с гипокомплементемией [Насонов Е.Л., 1999].
Считается, что в развитии воспалительной реакции в сосудистой стенке принимают участие различные бактериальные (чаще грамположитель-ные микроорганизмы) инфекции, вирусные и паразитарные инвазии, а также грибковые заболевания. Полагают, что вирус гепатита В и С способствует возникновению целого ряда сосудистых синдромов: в частности, вирус гепатита С рассматривается как возможный этиологический фактор узловатой эритемы, а гепатита В — узелкового полиартериита.
В литературе дискутируется роль инфекционных агентов в формировании гигантоклеточного артериита. Участие же специфических инфекций (туберкулез, сифилис, риккет-сии и др.) в генезе неспецифического аортоартериита сегодня полностью исключается.
Значимую роль в патогенезе васкулитов играет лекарственная гиперчувствительность к различным антимикробным препаратам. Последние нередко развиваются после специфической десенсибилизации или вакцинации. Большое значение в развитии некоторых форм васкулитов имеет табакокурение. Достоверны сведения о врожденно-генетических причинах возникновения васкулитов, основанные на выявлении семейных васкулитов и их наследственной передачи.
Наиболее веские доказательства иммуногенетической предрасположенности к васкулитам получены для гигантоклеточного артериита, неспецифического аортоартериита, болезни Бехчета и облитерирующего тромбангиита. Гигантоклеточный артериит и ревматическая полими-алгия связаны с носительством HLA-DRBI04-aнтигенов. Генетическую предрасположенность к неспецифическому аортоартерииту подтверждают случаи семейного развития заболевания, а также выявление патологии у однояйцевых близнецов и новорожденных. Считается, что при артериите Такаясу носительство HL-Bw52-антигенов особенно тесно связано с тяжелым поражением брахиоцефальных артерий. Генетическая же предрасположенность к обли-терирующему тромбангииту связана с носительством А9- и В5-антигенов, главного комплекса гистосовместимости человека [Насонов Е.Л. и др., 1999].
Несмотря на достигнутые успехи в изучении системных васкулитов, патогенетические механизмы, лежащие в их основе, расшифрованы далеко не полностью. Считается, что повреждение сосудистой стенки обусловлено целым рядом иммунных, а нередко и неиммунных патогенетических механизмов. В процессе клинических наблюдений за больными с васкулитами были получены данные, позволившие утверждать первичную роль гиперпродукции циркулирующих иммунных комплексов в генезе воспалительных изменений в сосудах. Несмотря на достаточно частое их выявление при отдельных формах васкулитов, не было доказано взаимосвязи между ними и активностью воспалительного процесса, а также отдельными клиническими синдромами, что не исключало других причин и факторов поражения сосудистой стенки.
Считается, что иМмунокомплекс-ный механизм наиболее значим при васкулитах, связанных с приемом лекарственных препаратов или инфекциями, а также при вторичных вас-кулитах на фоне диффузных поражений соединительной ткани [Bacon et al., 1996]. Вместе с тем при многих первичных васкулитах отсутствуют убедительные доказательства патогенетического значения иммунокомп-лексных механизмов, что не исключает существования совершенно других механизмов, участвующих в повреждении сосудистой стенки.
В настоящее время широко обсуждается роль клеточного иммунитета, нарушения антикоагулянтной активности эндотелиальных клеток, тром-боцитарного фактора, вазоактивных аминов, кининовой системы, про-стагландинов и других факторов в патогенезе васкулитов.
Использованные источники: www.kievoncology.com
ЧИТАЙТЕ ТАК ЖЕ:
Пузырной дерматоз
Розовый лишай под мышкой лечение
Диагностика и анализы при васкулите
Причины васкулита
Анализы при васкулите стоят в основе диагностических мер, так как в первую очередь, болезнь сказывается на состоянии крови и сосудов. Любой из видов или подвидов васкулита: геморрагический, системный или аллергический, может долгое время иметь скрытое течение и не обнаруживать себя симптомами, вплоть до необратимости процесса.
Локализацию поражения можно обнаружить в нескольких органах сразу, или только в одном — на ход лечения это не влияет, а вот разновидность васкулита надо определить сразу. В зависимости от данных, видимых из анализов, болезни присваивается степень тяжести.
В течение развития заболевания, проявляется его форма, которая бывает первичной, либо вторичной. В первом варианте, патология развивается вне провокации со стороны внешних факторов и подразумевает наследственную отягощенность. От родителя, больного васкулитом, процент риска рождение ребенка с похожим диагнозом не слишком велик. Но совокупность обстоятельств — перенесенных болезней, прогрессирующих аллергий, плохих жизненных условий — проецирует сигнал на генетическом уровне и заболевание активируется.
Найти причину для вторичной формы васкулита сложнее, ведь этиология процесса берет начало, откуда угодно:
- Острая бактериальная или грибковая инфекция в анамнезе: герпес, гепатит, туберкулез, сифилис;
- Сердечно-сосудистые заболевание;
- Аутоиммунное заболевание;
- Бронхиальные заболевания, астмы;
- Аллергии: на чистящие-моющие средства, на корма для животных, шерсть, пыль.
Опасность заболеть, существует одинаково, как для женщин, так и для мужчин, однако детство является своеобразным «проявителем» нескольких видов данной патологии.
Выявление болезни на ранних стадиях, особенно в детстве, когда у организма ослаблена сопротивляемость, помогает предотвратить очаговое повреждение пораженного органа и не допустить до распространения симптоматической клиники.
Поводом для прохождения обследования, бывает обнаруженная у себя или у ребенка сыпь, располагающаяся на коже пятнами с четкими границами. Обращение к врачу нельзя откладывать, так как процесс развития болезни происходит стремительно.
Виды васкулита и симптоматика
Разделение васкулитов в классификационной таблице, обусловлено степенью поражения тела, внутренних органов, очагом возникновения и тяжестью состояния больного.
За признаки болезни считаются проявления наружного характера, ухудшение общего состояния здоровья и показатели лабораторных исследований:
- Сыпь различных оттенков — от темно-красного, до бледно-розовых цветов, сливающаяся в пятнистый рисунок;
- Слабость и потеря работоспособности;
- Боль в суставах, напоминающая ревматоидные заболевания;
- Нестабильная температура тела;
- Повышенное содержание лейкоцитов и СОЭ в крови.
Аллергический васкулит
Данный вид считается самым распространенным. Диагноз устанавливается после подтверждения отложения иммунных комплексов на внутренней стенке сосудов. На фоне обычной формы аллергического подвида заболевания, иногда развивается лейкоцитокластический васкулит, повреждающий небольшие артерии и вены. Воспаление, охватывающее сосуды, постепенно приводит к отмиранию тканей. Иногда процесс некроза сопровождается развитием системной красной волчанки.
Причиной аллергического вида, выступает реакция на продукты питания, химические средства, динамическое разрастание опухолей.
Уртикарный васкулит
Поражение мелких сосудов и капилляров в кожном покрове, называется уртикальным васкулитом. Происхождение его обусловлено реакцией на какой-либо аллерген, на передозировку или непереносимость лекарственного препарата, на перенесенное инфекционное (вирусное) заболевание.
Сыпь уртикарного характера выражена пузырьковой россыпью. Созревая, пузыри вскрываются, оставляя после себя геморрагии. Кроме того, в развитии уртикарного васкулита, существует скрытый процесс, отзывающийся на функциональности внутренних органов. Страдают: желудочно-кишечный тракт, ЦНС (центральная нервная система), реже — слизистая зрительных органов.
В определении данного подвида заболевания, лабораторного или аппаратного обследования недостаточно, так как для демонстрации динамики процесса требуется сравнение полученных значений.
Дифференциальная диагностика отвечает на большинство вопросов, и точнее установить стадию васкулита и дальнейший прогноз.
Геморрагический васкулит
В медицинских источниках встречаются два названия, обозначающих один и тот же тип васкулита: Геморрагическая пурпура, либо васкулит Шенлейна-Геноха. Как и в предыдущем пояснении, геморрагический вид отличает воспалительный охват капиллярной сетки эпидермиса и других сосудов самого мелкого порядка. Происхождение болезни неясно, но известно, что проявляется такая патология у несовершеннолетних, чаще младшего школьного или садовского возраста.
Высыпания при васкулите этого типа имеют вид мелких, плотно сбитых кровоподтеков, располагающихся но нижних конечностях в строгой симметрии. Иногда зону поражения обнаруживают на животе и ягодицах. При правильном лечении высыпания уходят, оставляя после себя темную пигментацию.
Узелковый периартериит (болезнь Такаясу)
Васкулит Такаясу, относящийся к системному виду заболевания, мелкие сосуды не затрагивает, а поражает главные, жизненно значимые артерии. В группу риска входят внешне здоровые, но имеющие наследственную предрасположенность люди возрастного предела 30-40 лет. Препятствующее свободному движению крови воспаление, сказывается в первую очередь, на руках — в них проявляется слабость; возможно ослабление чувствительности пальцев, болезненный бледный цвет и холодная кожа ладоней.
В отличие от предыдущих разновидностей этой болезни, взрослые пациенты не замечают у себя никаких признаков кожного поражения, но нередко обращаются в клиники с жалобами на устойчивые головные боли, рассеянность и даже потери сознания. Отсутствие достаточного снабжения кислородом, сказывается при узелковом васкулите глубокими нарушениями работы головного мозга, почек, легких и глаз.
Гранулематоз Вегенера
Гранулематозный васкулит, или иначе — болезнь Вегенера, сказывается на артериях малозначительного и среднего по значению порядка, снабжающих кровью почечную и дыхательную системы. Процесс выражен результатом реакции между белками-антителами с нейтрофильными лейкоцитами, при этом повреждения охватывают область гортани и носовые пазухи. На следующем уровне, заболевание постепенно обволакивает легкие и в заключительной фазе процесса поражает почки.
Диагностика васкулита
Клиническая картина васкулитов становится ясна уже после получения первых результатов анализов крови и мочи. Методы забора крови не отличаются спецификой, так же, как и сбор утренней урины не требует никакой предварительной подготовки.
Анализы крови
Анализы крови, требующиеся для подтверждения диагноза, это:
- Общий анализ (из пальца, реже — из вены);
- Биохимический анализ (из лучевой или локтевой вены);
- Иммунологическое обследование крови (из вены).
Все три анализа требуют минимального соблюдения условий и производятся в утреннее время:
До момента забора крови пациенту не разрешено есть и пить жидкости, а также чистить зубы или принимать лекарства. Исходя из воспалительной этиологии патологии, в результатах анализов обязательно присутствуют: показатели повышенной скорости оседания эритроцитов (от 10 мм/ч у мужчин и от 15 мм/ч у женщин) и увеличение лейкоцитов.
- Биохимический анализ крови
Не рекомендуется за 24 часа перед тем, как сдавать кровь, пить спиртные напитки и принимать в пищу углеводистые, или жирные продукты. Перед сном, накануне сдачи крови, придется отказаться от позднего ужина и исключить физическое перенапряжение.
Факторы, на которых доктор акцентирует внимание при получении распечатки результатов, это количество иммуноглобулинов и уровень фибриногена в крови (от 4 г/л). В случае, если болезнь уже перешла на почки, уровень креатинина покажет критические значения от 120 мкмль/л.
Метод забора стандартный — на голодный желудок, соблюдения других условий не требуется.
Как и в предыдущем анализу, в первую очередь внимание врача обращается на значения иммуноглобулина, который однозначно укажет на васкулит при цифирных данных от 4, 5 г/л.
Исследование мочи
Сбор мочи производится на голодный желудок с утра. Процесс, оценивающийся лаборантами как воспалительный, выражен в следующих показателях:
- Элементы крови, содержащиеся в моче (выявляется путем микроскопического изучения);
- Превышение количества белка в моче, свыше 0, 033 г/л.
Профилактика
Профилактика васкулита, это прежде всего коррекция образа жизни, так как, исключая наследный фактор, происхождение болезни целиком подчинено спектру благоприятствующих условий, среди которых называют:
- Зависимость от алкоголя и курения;
- Сидячий, малоподвижный образа жизни;
- Привычка подолгу принимать горячие ванны;
- Постоянное пребывание в помещениях;
- Приверженность к тяжелой, жирной пище, фастфуду, либо необоснованные диеты.
Резюмируя
Возможно ли излечить васкулит, есть ли шанс, что болезнь не оставит следов на коже и не возвратиться рецидивом? Ответить на этот вопрос положительно можно, только если пациент своевременно попадет в руки хорошего специалиста и с самого начала неукоснительно соблюдает врачебные рекомендации.
Лечение патологии подразумевает направленное подавление симптоматики и не выражено конкретными методами, подходящими под все виды заболевания. Главная цель, которая ставится во главе терапии — устранить опасность для жизни человека путем купирования возможных осложнений.
Использованные источники: www.sdamanaliz.ru
ЧИТАЙТЕ ТАК ЖЕ:
Пузырной дерматоз
Пузырный дерматоз на руках
Расшифровка МРТ головного мозга. Хроническая недостаточность мозгового кровообращения. Васкулит
Заключение/Второе мнение
МР-картина немногочисленных очагов глиоза белого вещества лобных и теменных долей головного мозга (по критериям МакДональда очаги не характерны для демиелинизирующего заболевания, наиболее типичны данные очаги для проявлений хронической недостаточности мозгового кровообращения, а следовые участки накопления контраста могут свидетельствовать о возможном наличии васкулита).
Основные изображения



Подробнее
На серии МР томограмм взвешенных по Т1, Т2, Flair и DWI в трёх проекциях визуализированы суб- и супратенториальные структуры.
Срединные структуры не смещены.
В белом веществе лобных и теменных долей определяются немногочисленные очаги, гиперинтенсивные по Т2, Flair, изоинтенсивные по Т1, без перифокальной инфильтрации, размером до 0,2-1,2см.
На серии постконтрастных программ взвешенных по Т1 в трех плоскостях патологических участков накопления контрастного вещества (повышения МР-сигнала, в том числе в аспекте внимания к указанным очагам) не выявлено, однаки имеются единичные участки накопления контраста вдоль хода мелких артериол и венул в правой лобной доле, базальных ядрах и мосте мозга (что можно объяснить избыточной визуализацией на фоне высокого магнитного поля или наличием воспалительных изменений в интиме указанных артерий, что является типичным проявлением васкулита).

Боковые желудочки мозга симметричны, не расширены, без перивентрикулярной инфильтрации. III-й желудочек не расширен. IV-й желудочек не расширен, не деформирован.
Внутренние слуховые проходы не расширены.
Хиазмальная область без особенностей, гипофиз в размерах не увеличен, ткань гипофиза имеет обычный сигнал. Хиазмальная цистерна не изменена. Воронка гипофиза не смещена. Базальные цистерны не расширены, не деформированы.
Субарахноидальные конвекситальные пространства и борозды полушарий большого мозга и мозжечка не расширены.
Миндалины мозжечка расположены на уровне большого затылочного отверстия, не выступая за его пределы.
Придаточные пазухи носа и воздухоносные ячейки височных костей хорошо пневматизированы.
Второе мнение медицинских экспертов
Пришлите данные Вашего исследования и получите квалифицированную помощь от наших специалистов!
Использованные источники: secondopinions.ru
ПОХОЖИЕ СТАТЬИ:
Пузырной дерматоз
Розовый лишай под мышкой лечение
Церебральный васкулит головного мозга (васкулит цнс): симптомы, лечение, признаки, причины
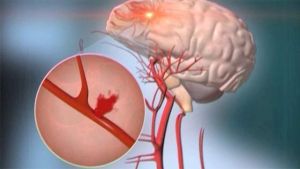
Церебральные васкулиты головного мозга.
Васкулит ЦНС характеризуется воспалением стенок сосудов с фибриноидным некрозом и лейкоцитарной инфильтрацией при гистологическом исследовании, сужением просвета сосудов, повреждением сосудистой стенки с появлением аневризм, риском тромбоза, кровоизлияния. В большинстве случаев сосуды головного мозга поражаются при системных заболеваниях, но описаны и изолированные церебральные ангииты. При системных васкулитах мозговые сосуды вовлекаются в 40% случаев.
Классификация церебрального васкулита головного мозга (васкулит цнс)
Поражение церебральных сосудов возможно также при первичных и вторичных системных васкулитах. От них следует отличать первичные («изолированные») васкулиты ЦНС.
Если аутоиммунная реакция, которая является причиной воспаления, происходит непосредственно в стенке сосуда, васкулит называется первичным. Вторичный васкулит развивается вследствие диффузных заболеваний соединительной ткани, инфекционных, токсических или неопластических процессов. Первичные васкулиты классифицируются на основании особенностей клинической картины и гистологических изменений.
Первичные васкулиты
- гигантоклеточный артериит сосудов черепа (Такаясу, височный артериит Хортона)
- Височный артериит
- Артериит Такаясу
- Узелковый полиартериит
- Синдром Черджа—Стросс
- Изолированный ангиит ЦНС
- Гранулематоз Вегенера
- Болезнь Бехчета
- нодозный панартериит
- микроскопическая ангиопатия
- гранулематозный аллергический ангиит
- синдром Кавасаки
- пурпура Шенлейна-Геноха
Вторичные васкулиты
- Диффузные заболевания соединительной ткани (коллагенозы)
- Системная красная волчанка
- Склеродермия
- Синдром Шегрена
- Отравления
- Неопластические заболевания
- препараты (прежде всего, морфин, кокаин, амфетамин, а также фентоин, тиреостатики, тиазид, пенициллин, сульфонамид)
- инфекции/параинфекционные феномены (бактериальный менингит, бактериальный эндокардит, сифилис, боррелиоз, туберкулез, гепатит, инфекции вирусов иммунодефицита человека, герпеса, цитомегалии, вируса ветряной оспы, стрептококков, гриба рода Aspergillus, аскарид, цистицерок)
- сочетанные с коллагенозами
- злокачественные заболевания
- аутоиммунные заболевания.
Первичные васкулиты ЦНС (редко): диагноз изолированного ангиита ЦНС является, во-первых, диагнозом исключения, а, во-вторых, для планирования терапии необходимо гистологическое подтверждение.
Симптомы и признаки церебрального васкулита головного мозга (васкулит цнс)
Симптомы в большинстве случаев отражают наличие мультифокальной церебральной ишемии. Наиболее частые проявления: диффузная головная боль, психические расстройства, нарушения зрения, эпилептические припадки, гемисиндромы и признаки поражения ствола мозга. Наблюдаются также множественные мононевропатии и полиневропатии, связанные с поражением vasa nervorum.
Неврологические симптомы и явления:
- сенсомоторные дефициты
- головные боли (особенно при височном артериите Хортона)
- психиатрические отклонения (когнитивные нарушения, изменение личности, аффективные или психотические расстройства)
- миелит
- невропатии
- энцефалит
- миалгии при миозитах
- лихорадка, ночной пот, потеря веса, адинамия
- при поражении кожи: пурпура, некрозы, язвы, крапивница, симптоматика феномена Рейно
- при поражении дыхательных путей: синусит, язвы слизистой оболочки, кровохарканье, астматические симптомы
- при поражении сердца и сосудов: стенокардия, симптомы вследствие перимиокардита, тромбозы, стенозы, аневризмы и эмболические инфаркты
- при поражении желудочно-кишечного тракта: боли в животе по типу колик, стул с примесью крови
- при поражении мочеполового тракта: олигурия, полиурия, отеки, гематурия
- при поражении двигательного аппарата: отеки суставов, миалгии, артралгии, ревматоидные жалобы
Диагностика церебрального васкулита головного мозга (васкулит цнс)
Диагноз ставится на основании результатов клинического, лабораторного и нейровизуализационного (МРТ, ангиография) исследований. Для его подтверждения нужна биопсия пораженного участка сосуда с гистологическим исследованием.
Сочетание воспалительных процессов в ЦНС и сосудистых очагов указывает на церебральный васкулит.
Для диагностики васкулита следует применять классификацию Американской коллегии ревматологии.
- Общая лабораторная диагностика: анализ крови, параметр воспаления (С-реактивный белок, скорость оседания эритроцитов), креатинкиназа, электрофорез, иммуноэлектрофорез, креатинин, скорость клубочковой фильтрации (СКФ), статус мочи, в том числе белок, глюкоза, альбумин.
- Специальные лабораторные исследования:
- серология гепатита (положительные результаты до 60% у пациентов с узелковым полиартериитом)
- pANCA (синдром Чарга-Стросса, микроскопический полиартериит)
- cANCA (гранулематоз Вегенера)
- ANA (титр повышен почти при всех коллагенозах)
- антитела к ds-ДНК, люпусный антикоагулянт (красная волчанка)
- комплемент СЗ и С4 (понижен при системной волчанке и генерализованных васкулитах, повышен при системных воспалениях = белок острой фазы)
- aHTH-Ro-(SS-A-) и aHTH-La-(SS-B-)-антитела (синдром Шегрена)
- анти-5СЬ-70-антитела (склеродермия)
- RNP-антитела
- криоглобулины (часто повышены при васкулитах, не ассоциированных с ANCA)
- ревматоидный фактор
- серология на сифилис, антитела к боррелиям, подтверждение ВИЧ
- ликвор: количество клеток, белок, глюкоза, олигоклональные полосы, лактат.
- Визуализация мозговых структур: МРТ (атипичные очаги, не подходящие под атеросклеротические бляшки) и КТ- или MP-ангиография (мультиочаговые стенозы, часто расположенные на периферии, обрыв контраста в сосудистом стволе); для подтверждения требуется катетерная ангиография.
- Для подтверждения диагноза всегда рекомендуется гистологическое исследование: биопсия кожи/слизистой оболочки, сосудов, мышц, нерва, почек, печени, иногда лептоменингеальной или мозговой ткани.
- Дополнительная диагностика для исключения поражения органов: рентгенография или КТ органов грудной клетки.
УЗИ органов брюшной полости, электро-нейрография, вызванный соматосенсорный потенциал, электромиография.
Дифференциальная диагностика
Церебральный васкулит следует дифференцировать главным образом с атеросклеротическими стенозами внутричерепных артерий (при этом учитывается возраст и факторы риска).
Осложнения васкулита внутричерепных сосудов
- Рецидивирующие церебральные ишемии
- Поражение нескольких участков сосуда и сосудистых бассейнов
- Окклюзии сосудов
Лечение церебрального васкулита головного мозга (васкулит цнс)
Медикаментозная терапия направлена на лечение основного заболевания. Прогноз при вовлечении мозговых сосудов, как правило, неблагоприятный. Ниже описаны принципы лечения отдельных заболеваний.
- При появлении судорожных припадков необходимо назначение противоэпилептической терапии.
- При головной боли хороший эффект, как правило, оказывают анальгетики с периферическим действием.
- При наличии двигательных нарушений показаны обычные лечебные методы, такие как лечебная физкультура, дозированные нагрузки или занятия с логопедом.
Основным терапевтическим мероприятием при первичных васкулитах является подавление воспаления с целью ремиссии, вначале кортизоном (например, преднизолон) в комбинации с различными иммуносупрессивными препаратами (циклофосфамидом, азатиоприном, метотрексатом, иногда микофенолата мофетилом). При проведении терапии ориентируются на лежащую в основе васкулита причину и степень тяжести заболевания.
В случае вторичных васкулитов на первый план выходит вначале устранение провоцирующего агента или терапия основного заболевания. Немедленную антибиотическую или антивирусную терапию начинают прежде всего в случае инфекционных васкулитов (например, сифилитического васкулита, васкулита при герпетическом энцефалите).
Использованные источники: www.sweli.ru
СМОТРИТЕ ЕЩЕ:
Исследования розового лишая
Пузырной дерматоз
Церебральный васкулит
Церебральный васкулит — заболевание, вызванное воспалительным процессом в стенке мозговых сосудов. Возникает в основном вторично. Проявления вариабельны: энцефалопатия, парезы, психические нарушения, эпилептические приступы, обмороки, зрительные расстройства, тугоухость, атаксия. Диагностика опирается на клинические сведения, данные неврологического статуса, результаты МРТ, церебральной ангиографии, исследования ликвора, биохимии крови. Лечение проводится дифференцированно в соответствии с этиологией и клиническими особенностями. Может включать кортикостероиды, цитостатики, сосудистые препараты, ноотропы, симптоматические средства.
Церебральный васкулит
Церебральный васкулит (ЦВ) возникает преимущественно в структуре системных васкулитов или на фоне инфекций, ревматических заболеваний, онкопатологии, интоксикаций. Термин «васкулит» означает воспалительное поражение сосудистой стенки. Изолированный васкулит мозговых сосудов относится к редким формам. Точная заболеваемость не установлена, поскольку отсутствуют специфические клинико-инструментальные диагностические критерии ЦВ. Ряд авторов указывают распространённость патологии — 2-3 случая на 100 тыс. человек. Заболеванию подвержены лица от 7 до 71 года, наиболее часто – представители возрастной категории от 30 до 60 лет. Гендерные различия в заболеваемости не прослеживаются.
Причины церебрального васкулита
Этиология идиопатического (первичного) изолированного поражения церебральных сосудов неизвестна. Не исключена роль травматических повреждений, стрессов, переохлаждений как триггеров, провоцирующих дебют васкулита. В литературе по неврологии описаны случаи развития заболевания после черепно-мозговой травмы. Причинами вторичного ЦВ могут выступать:
- Системное поражение сосудов неспецифического воспалительного генеза. Болезнь Такаясу, синдром Черджа-Стросс, микроскопический полиангиит, узелковый периартериит, геморрагический васкулит протекают с вовлечением сосудистого русла ЦНС.
- Ревматические болезни: СКВ, ревматоидный артрит, системная склеродермия, синдром Шегрена. Отмечается более редкое поражения церебральных артерий в сравнении с висцеральными, что вызвано работой гематоэнцефалического барьера.
- Инфекционные заболевания: сифилис, туберкулёз, сыпной тиф, герпетическая инфекция, трихинеллёз, листериоз. Сосудистое воспаление провоцируют сами инфекционные агенты и их токсины.
- Интоксикации. Описан церебральный васкулит при злоупотреблении амфетамином, кокаиномании, «аптечной» наркомании.
- Онкозаболевания. Сложности диагностики обуславливают редкое обнаружение ЦВ при неопластических процессах.
Патогенез
Механизм развития изолированного ЦВ не установлен. Морфологически в сосудистой стенке выявляются инфильтраты (скопления одноядерных клеток), наблюдается формирование гранулём. Вторичный церебральный васкулит при системных сосудистых и ревматических заболеваниях имеет аутоиммунный патогенез: сосудистая стенка повреждается антителами, вырабатывающимися к её элементам вследствие неадекватной реакции иммунной системы. В остальных случаях воспалительный механизм запускается прямым воздействием этиофактора (токсинов, бактерий, вирусов). Воспаление сосудистой стенки приводит к её истончению, сужению сосудистого просвета, повышенной проницаемости. Развиваются гемодинамические расстройства, ухудшается кровоснабжение отдельных участков головного мозга, возникают эпизоды церебральной ишемии, лакунарные инфаркты, мелкоочаговые кровоизлияния. Обычно церебральный процесс носит распространённый множественный характер.
Классификация
Наблюдаются существенные различия в течении идиопатических и вторичных форм ЦВ. Поэтому клиническую значимость имеет разделение заболевания в соответствии с этиологией на:
- Первичный церебральный васкулит — идиопатические воспалительные изменения исключительно мозговых артерий. Системное сосудистое поражение, фоновые болезни отсутствуют.
- Вторичные формы — воспалительный процесс в стенке артерий возникает в результате основного заболевания. Составляют подавляющее большинство случаев ЦВ.
Подобно системным васкулитам, церебральный процесс протекает с преимущественным вовлечением артерий определённого калибра. В зависимости от диаметра выделяют:
- ЦВ с поражением крупных сосудистых стволов. Наблюдается при болезни Такаясу, височном артериите.
- ЦВ с поражением сосудов мелкого и среднего калибра. Характерен для микроскопического полиангиита, системной волчанки.
Симптомы церебрального васкулита
Первичный ЦВ имеет острую манифестацию с интенсивной головной боли, эпилептического пароксизма или внезапного появления очагового неврологического дефицита. Отдельные исследователи указывают на возможность продолжительного субклинического периода, предшествующего дебюту заболевания. В последующем реализуется один из следующих вариантов симптоматики: острая энцефалопатия с психическими расстройствами, многоочаговые проявления, сходные с клиникой рассеянного склероза, общемозговые и очаговые симптомы, типичные для объёмного образования мозга. Наиболее характерна пирамидная недостаточность в виде пареза одной, чаще двух, конечностей с повышением тонуса мышц и рефлексов. Ряд случаев сопровождается стоволово-мозжечковым симптомокомплексом: нистагм (подёргивание глазных яблок), мозжечковая атаксия (шаткость походки, дискоординация, несоразмерность движений), расстройство глазодвигательной функции. Возможны нарушения речи (афазия), выпадение части зрительных полей (гемианопсия), судорожный синдром (симптоматическая эпилепсия).
Вторичный ЦВ отличается постепенным нарастанием проявлений. В начальном периоде больные жалуются на ухудшение слуха, ослабление зрения, головную боль, предобморочные эпизоды, опущение верхнего века. Развёрнутый период зависит от основной патологии. Вовлечение мозговых сосудов в рамках системного васкулита проявляется гиперкинезами (непроизвольными двигательными актами), обмороками, эпизодами катаплексии и нарколепсии, судорожными приступами. Церебральный васкулит ревматической этиологии характеризуется клиникой преходящей малой хореи с приступообразным возникновением гиперкинеза. Васкулит мозга при СКВ в 60% случаев протекает с транзиторными психическими отклонениями (беспокойством, расстройством поведения, психозами). Частыми проявлениями ЦВ туберкулёзного генеза выступают парезы, хореоатетоз, дизартрия, нарушения ориентации. При реккетсиозах наблюдаются коматозные состояния, судорожные пароксизмы.
Осложнения
Острое расстройство мозгового кровоснабжения в зоне поражённой васкулитом мозговой артерии приводит к возникновению инсульта. Чаще наблюдаются мелкоочаговые ишемические инсульты, носящие повторный характер. Истончение патологически изменённой сосудистой стенки может осложниться разрывом и геморрагическим инсультом. Возникающая вследствие васкулита хроническая ишемия мозга приводит к снижению когнитивных функций (памяти, внимания, мышления), формированию деменции. Осложнением судорожного синдрома является эпилептический статус. В редких случаях течение заболевания может привести к развитию комы.
Диагностика
Неоднородность механизмов возникновения, течения, клинической картины ЦВ существенно осложняют постановку диагноза, требуют участия нескольких специалистов: невролога, ревматолога, инфекциониста, психиатра. Важное значение имеет выявление/исключение базового заболевания. Основными этапами диагностического алгоритма являются:
- Неврологический осмотр. Выявляет пирамидные расстройства, патологические рефлексы, признаки дисфункции мозжечка и ствола мозга, симптомы внутричерепной гипертензии.
- Консультация офтальмолога. Включает проверку остроты зрения, офтальмоскопию, периметрию. Определяет снижение зрения, отёчность дисков зрительных нервов, гемианопсию.
- МРТ головного мозга. В дебюте болезни может не фиксировать патологических изменений. В последующем патология на МРТ диагностируется у 50-65% пациентов. Наблюдаются преимущественно множественные мелкие очаги в веществе головного мозга, отёчность мозгового вещества, зоны перенесённых лакунарных инфарктов, острых ишемических эпизодов.
- Церебральная ангиография. Может осуществляться рентгенологически и при помощи МРТ сосудов. По различным данным, выявить сосудистые изменения удаётся у 40-90% больных. На ангиограммах отмечается смазанность сосудистого контура, сужения, участки дилятации, прерывание, окклюзия, наличие множественных коллатералей.
- УЗДГ и дуплексное сканирование церебрального кровотока выявляют неспецифические изменения гемодинамики, которые могут быть результатом других сосудистых заболеваний. Иногда используется в оценке динамики на фоне проводимой терапии.
- Исследование цереброспинальной жидкости. Может не выявлять отклонений. При ревматическом генезе васкулита наблюдается лимфоцитоз, умеренно повышенная концентрация белка. Определению инфекционной этиологии способствует ПЦР, РИФ с ликвором.
- Биохимическое исследование крови. Позволяет обнаружить наличие маркеров ревматических и аутоиммунных заболеваний. Включает анализ на РФ, СРБ, антитела к Sm и Scl-70, волчаночный антикоагулянт, комплемент С3 и С4, антинуклеарные антитела.
- Биопсия церебральной паренхимы. Исследование биоптатов позволяет выявить воспалительные изменения артерий мелкого калибра. Однако участок с изменёнными сосудами может не попасть в биопсийный материал. Возможно поражение крупных артерий, биопсия которых не проводится.
Дифференцировать церебральный васкулит следует с многоочаговыми энцефалитами, церебральным атеросклерозом, демиелинизирующей патологией (рассеянным склерозом, оптикомиелитом, склерозом Бало). У молодых больных необходимо исключить антифосфолипидный синдром.
Лечение церебрального васкулита
Терапия изолированных форм, вторичного церебрального поражения при системных и ревматических васкулитах проводится глюкокортикостероидами. Состоит из 2 этапов: ударного и поддерживающего лечения. В тяжёлых случаях стероиды комбинируют с цитостатиками (азатиоприном, циклофосфамидом). Базовая терапия других вариантов вторичного васкулита зависит от основной патологии. Инфекционная этиология требует соответствующего антибактериального или противовирусного лечения, токсическая — дезинтоксикации.
С целью улучшения мозгового кровотока применяются вазоактивные препараты, средства улучшающие реологические свойства крови. Поддержание метаболизма нервных клеток, стимуляция когнитивных функций осуществляется назначением ноотропов. В комплексное лечение входит симптоматическая терапия, лечебная физкультура и массаж паретичных конечностей, занятия с логопедом (при расстройствах речи) и т. д.
Прогноз и профилактика
В целом церебральный васкулит поддаётся лечению и имеет благоприятный прогноз. Некоторые неврологи указывают на лучший эффект терапии у больных с хорошо накапливающими контраст МР-очагами Трудности диагностики в ряде случаев приводят к запоздалой постановке диагноза и позднему началу терапии, что обуславливает прогрессирование симптоматики до глубокой инвалидизации, летального исхода. Специфическая профилактика отсутствует. Предупреждение вторичного ЦВ сводится к исключению интоксикаций, своевременному лечению инфекций и системных болезней.
Использованные источники: www.krasotaimedicina.ru